Retinopatia diabética: prevenção com visita regular ao oftalmologista
O simples hábito de manter a glicose controlada pode reduzir as chances de o diabetes causar perda de visão. Em cerca de 40% dos casos, o distúrbio metabólico evolui para um quadro de retinopatia diabética, que é a principal causa de cegueira na idade adulta. A prevenção está na visita constante ao médico, já que a complicação surge silenciosamente.
“Quando bem tratado, o paciente diabético vai preservar a visão até o fim da vida”, afirma a oftalmologista mineira Dorothy Dantés.
Os avanços no tratamento da doença, como o medicamento aprovado há quatro meses pela Agência de Vigilância Sanitária (Anvisa), foram discutidos nos últimos três dias em Belo Horizonte, durante o 38º Congresso da Sociedade Brasileira de Retina e Vítreo. Pela primeira vez, especialistas estrangeiros participaram do evento.
Sem hesitar, o oftalmologista Márcio Nehemy, professor da Universidade Federal de Minas Gerais (UFMG) e chefe do Serviço de Retina e Vítreo do Hospital São Geraldo, na capital mineira, afirma que os medicamentos antiangiogênicos representam a maior conquista da área nos últimos 20 anos.
Com uma resposta rápida, as drogas conseguem devolver a visão a quase metade dos pacientes com retinopatia diabética, à medida que impedem o crescimento de vasos sanguíneos anormais, presentes na fase mais avançada da doença.
As injeções vêm se somar ao tratamento com laser, que continua a se mostrar eficiente para afastar a cegueira.
Nehemy reconhece que os medicamentos são caros – uma dose varia de R$ 2 mil a R$ 5 mil -, mas ele acredita que vale a pena o investimento. “O custo emocional da cegueira é maior, pois ela impacta a qualidade de vida de uma maneira devastadora.
Os indivíduos ficam limitados, param de trabalhar e podem necessitar de um cuidador”, argumenta.
Estima-se que o diabetes acometa mais de 280 milhões de pessoas no mundo, sendo 11 milhões no Brasil.
Em caso de retinopatia diabética, o Sistema Único de Saúde (SUS) cobre exames, sessão de laser e cirurgia. Por enquanto, os antiangiogênicos estão fora da lista, mas o oftalmologista da UFMG adianta que o governo já estuda incluí-los.
“É preciso entender que prevenir a cegueira traz mais benefício que deixar o indivíduo largar o trabalho e necessitar de atenção especial”, destaca.
Nehemy estima que a resposta virá até o fim do ano.
Além de permitir que os diabéticos tenham acesso ao tratamento, o esforço da classe médica é fazer com que eles visitem regularmente um oftalmologista. Menos da metade deles é submetida ao exame de fundo de olho, essencial para o diagnóstico da retinopatia diabética. Belo Horizonte já conseguiu avançar.
Todos os pacientes com diabetes que vão a uma consulta em posto de saúde são encaminhados para o Hospital Universitário São José, ligado à Faculdade de Ciências Médicas.
De acordo com a especialista em retina Dorothy Dantés, 34% dos 20 mil diabéticos atendidos até agora apresentaram algum grau da doença. Em 7% dos casos, a cegueira estava em fase avançada e alguns pacientes já tinham perdido totalmente a visão.
A meta, esclarece a médica, é atender os 80 mil diabéticos cadastrados na farmácia do SUS da capital mineira.
Quando não houver lesão na retina, o paciente será orientado a voltar um ano depois para nova avaliação.
Assim, reduz-se a probabilidade de a doença evoluir para a cegueira.
Exame de fundo de olho é essencial
A endocrinologista Adriana Bosco, presidente da Sociedade Brasileira de Diabetes em Minas Gerais e coordenadora do Ambulatório de Diabetes da Santa Casa de Belo Horizonte, reforça que o exame de fundo de olho deve integrar o checape anual do diabético.
“Não dá para começar a se preocupar com a doença no dia em que a visão baixar”, diz.
Para o diabetes tipo 1, mais comum de ser diagnosticado na infância e juventude, a médica espera três anos depois do diagnóstico para investigar possíveis complicações.
Já no diabetes tipo 2, geralmente descoberto na fase adulta, os exames devem ser feitos imediatamente.
A retinopatia diabética já pode estar presente, sem nunca ter dado sinais.
Como informa o oftalmologista Márcio Nehemy, o controle rigoroso da glicemia diminui em 75% o risco de o paciente desenvolver a retinopatia diabética, enquanto reduz em 50% a chance de a doença instalada evoluir.
De qualquer maneira, quanto mais cedo for diagnosticada a doença, melhor o resultado do tratamento, que pode incluir laser, medicamentos antiangiogênicos e a cirurgia nomeada vitrectomia, em caso de descolamento da retina.
“À medida que compreendemos as doenças, conseguimos tratá-las antes de o problema aparecer.
Ainda temos o privilégio de não precisar sair daqui para nada, afinal a oftalmologia brasileira é respeitada no mundo inteiro”, analisa.
Para ter certeza de que a diabetes está controlada, só com o resultado do exame conhecido como hemoglobina glicada, que dá a média do nível de glicose dos três meses anteriores. A endocrinologista Adriana Bosco diz que o ideal é ter três laudos por ano com menos de 7%, o que indica que a glicemia está abaixo de 150 miligramas por decilitro (mg/dl).
Isso diminui em 40% a chance de o paciente ter retinopatia diabética.
A alimentação deve ser regrada.
“Siga a dieta mais simples possível, sem industrializados ou entalados.
Coma arroz, feijão, carne e salada”.
Atividade física também não pode ser esquecida, pois ajuda a manter o peso e a glicemia controlados.
Apesar disso, a glicemia em jejum ainda é, de longe, o exame mais solicitado para rastrear o diabete. Como o próprio nome sugere, ela mede os níveis de açúcar em circulação quando o indivíduo passou algumas horas sem comer nada.
Há outro teste sanguíneo, o de tolerância à glicose, que acusa de que forma o corpo responde ao consumo de uma beberagem com 75 gramas de açúcar.
Duas horas mais tarde, quem não apresenta a doença atinge um pico máximo de glicemia entre 140 mg/dl e 199 mg/dl.
Já os diabéticos, que não conseguem fazer com que a glicose obtida pela digestão desse líquido penetre a contento nas células, concentram mais açúcar no sangue e aí os valores ultrapassam 200 mg/dl.
É um exame mais preciso, só que o paciente, após ingerir água com açúcar, é obrigado a ficar algumas horas no laboratório, enquanto o da hemoglobina glicada não tem esse inconveniente, compara Fadlo Fraige Filho, professor de endocrinologia na Faculdade de Medicina do ABC, em São Paulo, que concorda: O fato de as taxas de açúcar em jejum flutuarem deixa de fora do diagnóstico muitos dos que que já apresentam o diabete no estágio inicial.
Tipos de retinopatia diabética
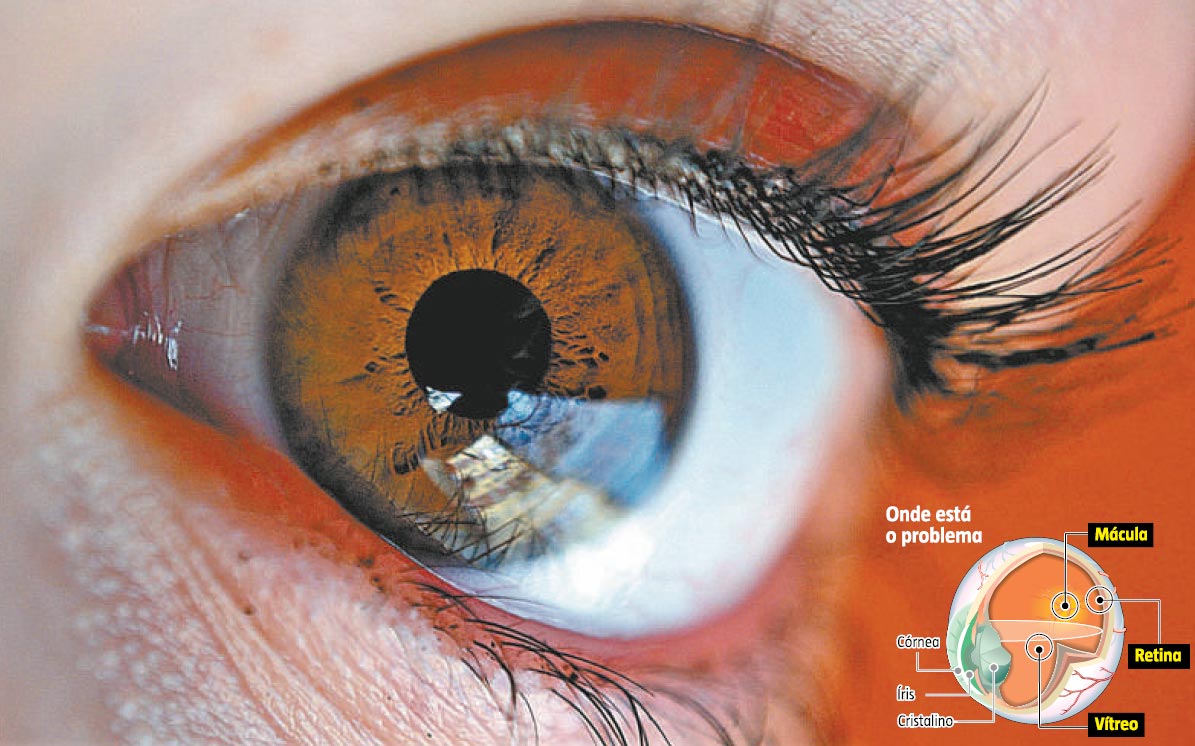
As disfunções da retina, decorrentes dos altos níveis de açúcar no sangue, interferem na capacidade dos olhos de enviar informações para o cérebro, o que é chamado de retinopatia diabética. A doença nem sempre gera sintomas.
Alguns pacientes só ficam sabendo que têm retinopatia diabética porque os médicos descobrem evidências de disfunção em um exame ocular.
Porém, a doença pode levar a uma grave perda da visão. De fato, a retinopatia diabética é a principal causa de cegueira em adultos. O Instituto Nacional de Oftalmologia dos EUA classifica a retinopatia diabética em quatro estágios.
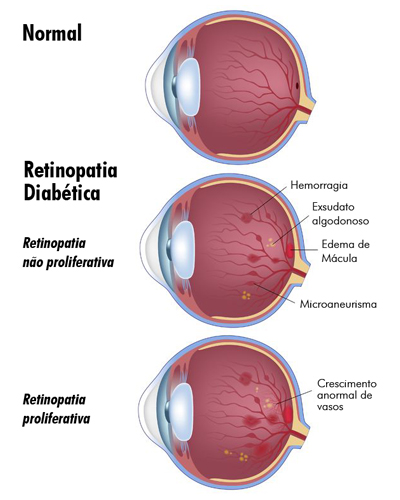
– Retinopatia não-proliferativa leve
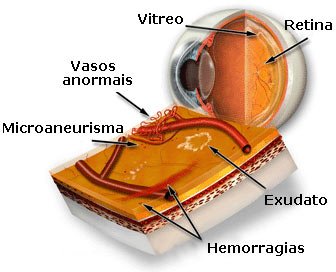
Os vasos sanguíneos da retina podem começar a inchar e a desenvolver pequenas saliências. Os médicos as chamam de microaneurismas, pois parecem as alterações de vasos sanguíneos que causam aneurisma cerebral. Os vasos sanguíneos do olho permitem a saída de sangue ou fluido, formando depósitos denominados exudados.
– Retinopatia não-proliferativa moderada
A diabetes causa entupimento nos vasos sanguíneos do corpo todo, sem exceções. Isso também acontece na retina. Conforme a retinopatia se agrava, os pequenos vasos que nutrem a retina começam a ficar obstruídos.
– Retinopatia não-proliferativa grave
Nesse estágio, tantos vasos sanguíneos da retina ficam obstruídos que algumas partes dela começam a funcionar de forma defeituosa. Desesperados, os olhos enviam um sinal para que o cérebro construa novos vasos sanguíneos, a fim de nutrir novamente as partes que estão enfraquecidas.
– Retinopatia proliferativa
Quem consegue fazer algo direito quando está com muita pressa? O cérebro tenta melhorar a circulação da retina e desencadeia a formação de novos vasos em um, processo chamado neovascularização. Esses novos vasos são defeituosos e a retina passa a funcionar ainda com mais limitações, levando, finalmente, à cegueira.
A retinopatia não-proliferativa (também chamada de retinopatia “background”) pode ser bem leve. O paciente pode não perceber nenhuma alteração na visão e só ficar sabendo do problema durante um exame ocular. Porém, conforme os vasos sanguíneos começam a vazar para a retina, a visão pode ficar embaçada.
Os problemas ficam mais sérios quando os vasos sanguíneos causam inchaço na mácula, que é a parte mais delicada da retina, interferindo na capacidade de enxergar detalhes.
Esse problema é chamado de edema macular e, quando grave, pode causar cegueira. A visão pode ficar embaçada com a gradual obstrução dos vasos capilares, ou pequenos vasos sanguíneos, que alimentam a mácula.
O nome “retinopatia proliferativa” é proveniente do modo com que os novos vasos sanguíneos proliferam ou crescem rapidamente nos olhos para compensar os que estão obstruídos ou danificados. Infelizmente, esses frágeis vasos substitutos mais atrapalham do que ajudam.
Eles não fornecem sangue adequadamente e podem se romper e vazar (ou causar hemorragia) para o vítreo, substância gelatinosa no centro do olho.
Um pequeno vazamento pode resultar apenas no surgimento de algumas “manchas” na visão (sob os olhos). Se você tem manchas, consulte um oftalmologista para iniciar um tratamento o mais rápido possível, a fim de prevenir sangramentos mais graves. Uma grande hemorragia do vítreo pode causar uma grande perda na visão e até cegueira.
O crescimento de novos vasos sanguíneos também pode produzir cicatrizes que enrugam a retina ou a deslocam, danificando a visão.
Os primeiros sinais que sugerem o desenvolvimento da retinopatia diabética são:
- Visão embaçada
- Bolsas sob os olhos
- Cegueira noturna
- Visão dupla
- Perda da visão periférica
- Dificuldade na leitura
- Sensação de pressão nos olhos
Outras disfunções oculares
A retinopatia diabética é a doença ocular mais comum que afeta pessoas com diabetes e é a causa principal de cegueira em adultos norte-americanos. No Brasil, cerca de 4,5 milhões de pessoas tem retinopatia diabética. Porém, diabéticos também correm risco de ter outras duas doenças oculares: glaucoma e catarata.
Glaucoma – doença que afeta cerca de 1 milhão de brasileiros, 65 milhões de pessoas no mundo todo e representa de 9 a 12% dos casos de cegueira nos EUA. O glaucoma ocorre quando o fluido não é drenado dos olhos como deveria, causando aumento na pressão e danificando o nervo ótico. Há diversos tipos de glaucoma.
A diabetes aumenta o risco de glaucoma neovascular, que é uma forma rara da doença. A retinopatia diabética leva ao crescimento de novos vasos sanguíneos na íris, dificultando a drenagem de líquido e aumentando a pressão no interior do olho.
As pessoas diabéticas podem ter o dobro de probabilidade de desenvolver o glaucoma, em comparação com pessoas não diabéticas.
Catarata – Atinge cerca de 2 milhões de idosos no Brasil e mais da metade dos norte-americanos com mais de 80 anos tem catarata ou passou por cirurgia de catarata, mas os pacientes diabéticos possuem 60% a mais de probabilidade de desenvolver essa doença ocular, em comparação com pessoas não diabéticas.
A catarata é a nebulosidade causada pelas alterações das fibras nas lentes oculares, os cristalinos.
Embora a catarata possa não causar cegueira completa, pode obstruir bastante a luz, turvando os detalhes visuais e a claridade.