Reumatismo – vai além das dores nas articulações
Quando pensamos em “dores nas articulações”, logo relacionamos aos problemas da idade, assim como a palavra reumatismo.
Primeiro, é importante saber que o reumatismo vai além dessas dores – ele se refere a diversas doenças não só das articulações, mas dos ossos e dos músculos. E o problema pode aparecer já na juventude. Portanto, as medidas de prevenção e cuidados com os sintomas devem começar desde cedo (algumas doenças afetam inclusive as crianças!). Assim, o reumatismo passa de uma simples “dor na junta” para se tornar um assunto amplo e um pouco complicado de entender. E é para ajudar você a se cuidar que preparamos esse especial. Uma matéria completa! Aproveite e boa leitura!
O que é reumatismo?
Dores localizadas, dificuldade para levantar os braços ou erguer objetos pesados podem ser sintomas de doenças reumáticas, aquelas que atingem as articulações e seus componentes, como músculos , cartilagens e tendões.
Reumatismo é visto erroneamente por muitos como uma doença, no entanto, é o termo dado aos distúrbios reumáticos, que podem ser divididos em diversos tipos. “Não existe uma doença chamada reumatismo. Este é um nome usado para qualquer doença ou condição que provoque dor nas articulações, ossos, músculos e sistema osteoarticular de uma maneira geral. Na verdade, quando falamos das doenças reumáticas estamos falando de mais de 100 doenças diferentes. Cada uma delas tem características próprias com causas, sintomas e evolução totalmente diferentes”, esclarece o reumatologista Ari Halpern, do Hospital Albert Einstein.
Por mais difícil que seja o diagnóstico exato no início, é possível, por meio do pedido do médico, realizar exames laboratoriais para identificar a doença. Assim, quanto mais rápido reconhecido o problema, maiores são as chances de sucesso no tratamento.
Entenda o problema
Algumas doenças classificadas como reumatismo podem atingir órgãos internos, como o lúpus que, muitas vezes, começa com uma inflamação dos rins. Veremos sobre isso mais adiante.
Outro distúrbio que também faz parte do reumatismo é a febre reumática que acomete principalmente as crianças, iniciando o problema pelo coração, podendo posteriormente haver comprometimento cardíaco.
Artrite reumatoide, osteoartrite e gota também são outras exemplos de doenças reumáticas. O problema, se descoberto de forma tardia e não for submetido a um tratamento adequado, pode causar dor crônica, incapacidade física temporária ou permanente.
Entre os fatores que podem desencadear as doenças reumáticas, estão a obesidade, a idade avançada, atividades que exigem esforço contínuo (trabalho, exercício físico), além de fatores genéticos.
Fora do mercado de trabalho
Quando as doenças reumáticas estão em estado avançado, ou seja, em que o problema já está presente há algum tempo, podem custar ao paciente o afastamento das obrigações diárias. Isso acontece porque, em certa fase, o distúrbio gera dores muito intensas e crônicas, impossibilitando a pessoa de realizar grande esforço físico ou até mesmo alguns movimentos bruscos.
Outro problema decorrente é que, ao tentar se afastar do serviço por problemas provenientes dos distúrbios reumáticos, muitas pessoas são barradas na perícia – procedimento feito pelo órgão público para identificar se realmente existe o problema – por ser um processo extremamente burocrático, obrigando-a a retornar ao posto de serviço. Este obstáculo podem impedir os pacientes de realizarem o tratamento correto, agravando ainda mais o problema. Em contrapartida, alguns paciente são obrigados a se aposentar mais cedo, por não terem mais condições de trabalhar. As doenças reumáticas atingem cerca de 15 milhões de brasileiros, de acordo com o Ministério da saúde. Onde o problema ocorre:
- Articulações
- Músculos
- Ossos
- Rim
- Coração
De acordo com dados do Ministério da Previdência Social, as doenças reumáticas são a segunda maior causa de afastamento do trabalho, perdendo apenas para o alcoolismo.
Tem como prevenir!
Apesar de muitos fatores estarem envolvidos no desenvolvimento das dores reumáticas, seguir algumas recomendações pode ajudar a prevenir, ou pelo menos, amenizar as consequências proporcionadas pelo problema.
- Faça exercícios físicos regulares para manter uma boa musculatura, além de um organismo mais saudável
- Evite esforço acima de sua capacidade física
- Mantenha o peso corporal dentro do recomendado pelo médico
- Adote uma alimentação saudável rica em cálcio, a fim de fortalecer a estrutura óssea.
Outras doenças reumáticas:
Artrite
O que é: caracteriza-se pela inflamação das articulações.
Sintomas: dores, inchaço e rigidez nas articulações.
Como diagnosticar: exames de raio-x, ressonância magnética e ultrassom.
Principais tratamentos: fisioterapia, uso de medicamentos prescritos pelo médico e a prática de atividades físicas.
É possível prevenir: Sim, por meio de um estilo de vida saudável (exercícios e alimentação), além de exames periódicos.
Artrose
O que é: caracteriza pelo desgaste das articulações.
Sintomas: inchaço, dor, rigidez nas articulações e a formação de nódulos nas juntas (mais comum na ponta dos dedos das mãos.
Como diagnosticar: por meio de exames físicos, nos quais o médico movimenta as articulações em busca de ruídos característicos e detecta inchaço; exames de raio-x também podem ser solicitados.
Principais tratamentos: fisioterapia, massagens, uso de órteses (mais conhecida como “munhequeira” e acupuntura (como alternativa em alguns casos).
É possível prevenir: sim, por meio de exercícios preventivos, alimentação adequada e exames periódicos.
Fibromialgia
O que é: síndrome de dor crônica generalizada.
Sintomas: dores pelo corpo, em articulações, músculos, tendões, entre outros.
Como diagnosticar: conversa com o reumatologista e exames clínicos.
Principais tratamentos: terapias de alívio da dor e, em alguns casos, relaxantes musculares.
É possível prevenir? Não se tem conhecimento da prevenção.
LÚPUS
O que é: um desajuste no sistema imunológico, que acaba atacando a própria pessoa.
Sintomas: variam desde dores nas articulações, fraqueza e febre até danos mais graves, sobretudo para os rins e o cérebro.
Como diagnosticar: não existe exames específicos para diagnosticar o lúpus. Porém, análise de sangue e urina, radiografias, ultrassonografias e outros testes, em conjunto com o histórico do paciente, são capazes de revelar o problema.
Principais tratamentos: remédios que controlam as reações imunológicas, como analgésicos, anti-inflamatórios e imunossupressores.
É possível prevenir? Não, pois é uma disfunção natural do organismo dos portadores. No entanto, protegendo-se de tudo que ativa o sistema imunológico e com as orientações médicas corretas, é possível desfrutar de uma vida tranquila.
Males autoimunes
Uma combinação entre a predisposição genética (que leva ao desequilíbrio das células do sistema imunológico) e fatores ambientais de risco provoca o surgimento de doenças autoimunes. Além do lúpus, também atuam de forma semelhante:
Diabetes tipo 1: A função do pâncreas é produzir insulina, hormônio que facilita a absorção da glicose vida dos alimentos, que não pode se acumular no sangue, sob risco de entupir as artérias. Em quem apresenta diabetes tipo 1, anticorpos atacam as células do pâncreas e provocam uma deficiência de insulina.
Observação: no diabetes tipo 2, é o descontrole alimentar e o sedentarismo que diminuem a eficácia da insulina, e não uma característica autoimune.
Esclerose múltipla: os sinais elétricos que chegam e partem do cérebro viajam através dos neurônios. Quando o sistema imunológico atacam as estruturas neurais que transmitem esses impulsos, ocorre a esclerose, que gera dores nos olhos ou perda de visão, vertigem, tremores e perda de movimentos, além de prejuízos para a memória e o raciocínio.
Vitiligo: nesse caso, os alvos dos anticorpos são os melanócitos, células que produzem os pigmentos que dão cor à pele. O resultado são manchas pelo corpo desprovidas de pigmentação, além de bastante sensíveis à luz do sol.
Tireoide de Hashimoto: localizada na base do pescoço, a tireoide é uma glândula que secreta hormônios estimulantes. Hipotireoidismo é quando ela funciona abaixo do esperado e uma das causa para essa queda de rendimento pode estar na presença de anticorpos nocivos, o que traz como resultado fraqueza, pele seca, queda de cabelos, prisão de ventre, perda de libido e até mesmo depressão.
Psoríase: acontece quando os linfócitos T, células de defesa, passam a considerar os tecidos da pele como intrusos e atacá-los, tendo como resultado uma inflamação. A pele começa a se regenerar rápido demais, com as camadas mais novas empurrando as anteriores para a superfície, promovendo lesões que podem se espalhar por todo corpo.
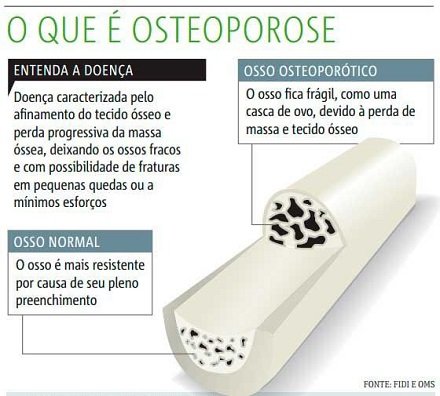
Osteoporose
O que é: Caracteriza-se pela perda de massa óssea, podendo causar fraturas se não tratada corretamente.
Sintomas: não apresenta.
Como diagnosticar: por meio da densimetria óssea.
Principais tratamentos: dieta rica em cálcio, prática de exercícios físicos e medicamentos receitados pelo médico.
É possível prevenir? Sim. Por meio de hábitos saudáveis durante toda vida e o consumo das quantidades adequadas de cálcio e vitamina D e outros nutrientes diariamente.
Tendinite e bursite
O que é: inflamação do tendão ou da bursa.
Sintomas: dor,inchaço, calor e vermelhidão.
Como diagnosticar: exame clínico.
Principais tratamentos: repouso, remédios anti-inflamatórios e fisioterapia.
É possível prevenir? Sim, evitando movimentos repetitivos, adotando uma postura correta, alongando-se e fazendo pausas quando muito tempo em uma mesma atividade.
Lombalgia
O que é: dores na região lombar que têm como origem diversas causas, como a hérnia de disco.
Sintomas: desconforto e dores na região da coluna lombar.
Como diagnosticar: por meio de um exame de raio-x.
Principais tratamentos: O tratamento para a lombalgia deve ser feito sempre que houver uma crise da doença. Tomar um relaxante muscular e um anti-inflamatório, além de descansar e realizar alguns exercícios de alongamento muscular, são de grande ajuda. Isso ajuda a desinflamar a região, alongando os músculos, devolvendo a integridade da coluna. Mas, para evitar reincidências, o ideal é realizar exercícios como a natação, que fortalecem os músculos das costas e promovem a boa postura. Na fase aguda, a ginástica não é indicada, porém, após o final da crise, a prática regular de exercícios físicos apropriados é importante. Fisioterapia e, em casos mais graves, uma pequena incisão cirúrgica. Nas clínicas de fisioterapia existem aparelhos que atuam diretamente na dor, diminuindo o incômodo causado.
É possível prevenir? Sim. Por meio de exercícios físicos que fortalecem os músculos da coluna e evitando ações que sobrecarregam a região, como má postura de peso.
Outras doenças reumáticas que devem ser lembradas
Os distúrbios reumáticos apresentados até aqui representam as maiores queixas dos pacientes aos médicos, no entanto, existem outros menos conhecidos que também fazem parte do reumatismo. A seguir, conheça outras doenças e os seus riscos à saúde.
Febre reumática
O que é: é uma doença inflamatória que pode afetar coração, articulações, pele e cérebro.
Sintomas: dor abdominal, febre baixa, sopro cardíaco (é um ruído produzido pela passagem do fluxo de sangue através das estruturas do coração), dor nas articulações.
Como diagnosticar: exames de sangue, eletrocardiograma, entre outras.
Principais tratamentos: repouso absoluto e o uso de analgésico e anti-inflamatórios.
É possível prevenir? Para evitar o problema, é necessário combater rapidamente doenças como faringites e amigdalites.
Vasculites
O que é: conjunto de doenças que têm em comum a inflamação na parede dos vasos sanguíneos.
Sintomas: febre, perda de apetite, emagrecimento, dores abdominais e nas juntas, urina escura ou com sinais de sangue, tromboses e manchas vermelhas na pele.
Como diagnosticar: histórico do paciente, sintomas, avaliação clínica e os resultados dos exames solicitados para identificar o problema.
Principais tratamentos: medicamentos anti-inflamatórios ou drogas imunossupressoras.
É possível prevenir? Hábitos corretos de higiene e a adoção de uma vida mais saudável podem ajudar na prevenção.
Fadiga crônica
O que é: um cansaço extremo. A síndrome da fadiga crônica é uma doença caracterizada pela fadiga extrema, que não pode ser explicada por nenhuma condição médica subjacente. Nesta síndrome, a fadiga costuma piorar com a atividade física ou mental, mas também não melhora com o repouso.
Sintomas: Indisposição, fadiga, fraqueza muscular e sonolência contínua, perda de memória ou de concentração, garganta inflamada, aumento dos gânglios linfáticos no pescoço ou nas axilas, dor muscular inexplicável, dor nas articulações, principalmente quando a dor migra de uma articulação para outra, sem apresentar, no entanto, nenhum sinal de inchaço ou vermelhidão na área afetada, dor de cabeça, sono recorrente e intermitente,exaustão extrema que dura mais de 24 horas após o exercício físico ou mental.
Como diagnosticar: A fadiga pode ser um sintoma de muitas doenças, que vão desde infecções a distúrbios psicológicos. Em geral, a consulta com um médico é importante para determinar justamente a causa subjacente à fadiga. No entanto, quando a fadiga apresentada é muito forte e persistente, a recomendação é que se procure um especialista o quanto antes.
Principais tratamentos: Não existe um específico, mas medidas paliativas como a recomendação de anti-inflamatórios para as dores musculares, assim como antidepressivos para melhorar a qualidade do sono.
É possível prevenir? Não, mas adotar uma vida com hábitos saudáveis pode ajudar.
Aliados importantes: os tipos de remédios empregados no combate ao reumatismo
Quais recursos farmacológicos estão à disposição de quem vive na pele de alguma da série de doenças compostas pelo reumatismo? Se, por um lado, os seguidos avanços da medicina ainda não propiciaram uma solução definitiva, por outro, já é possível viver com qualidade e sem grandes restrições. Tudo depende, como em qualquer tratamento, da adesão dos pacientes àquilo que foi proposto pelos médicos. Saiba mais sobre os remédios adotados nesses casos e seus efeitos no corpo.
Analgésicos
São usados rotineiramente para os mais diferentes males: dores de cabeça, nevralgia, cólicas menstruais, dores musculares, e uma lista extensa de outros incômodos menores. Por surtirem efeito moderado, são vendidos nas farmácias sem receita médica, o que explica sua popularidade, sobretudo da aspirina, o mais conhecido de todos. Mesmo assim, o seu consumo não está totalmente livre de contraindicações (a própria aspirina, por exemplo, eventualmente traz complicações para quem sofre de úlceras estomacais). Diante de doenças ligadas ao reumatismo, os analgésicos podem até propiciar alívio nos estágios iniciais da dor, mas não terão algum efeito além disso – o mesmo acontecendo quando as dores forem resultantes de qualquer outra coisa mais séria.
Anti-inflamatórios
Quase sempre, estão presentes nos tratamentos das doenças reumáticas. Seu efeito é o de inibir a produção de prostaglandina, substância mediadora da resposta inflamatória e diretamente relacionada com a dor. No entanto, esse tipo de medicamento provoca reações adversas, sobretudo no tubo digestivo, o que torna seu uso indicado somente em crises intensas. “O ideal é encontrara a causa da dor e tratá-la diretamente, pois os anti-inflamatórios não são seguros por mais do que três meses. A partir daí, os efeitos colaterais são cumulativos. Podem levar ao risco de sangramento no estômago e insuficiência renal”, alerta o reumatologista José Ribamar Moreno.
Um exemplo conhecido de anti-inflamatório é o cortisona. Quando foi desenvolvida, ainda na metade do século passado, parecia ser a cura para o reumatismo, uma vez que os sintomas, desapareciam completamente. Porém, foi descoberto que, com o tempo, o organismo se torna mais resistente à sua ação e requer doses maiores. “A cortisona, apesar de ser potente, apresenta efeitos colaterais que podem ser graves, como osteoporose, catarata, hipertensão arterial, fraturas precoces, obesidade e diabetes. Assim, sua utilização é sempre restrita ao médico experiente, visando resultados adequados com o mínimo de danos”, pondera a reumatologista Elisa Terezinha Hacbarth.
Imunossupressores
Levando ao pé da letra o termo, são medicamentos que bloqueiam a reação natural do sistema imunológico e, por tabela, as inflamações. Eles inibem a produção de citocinas pelos linfócitos, as células mais envolvidas nos processos inflamatórios, impedindo a progressão dos sintomas. Dessa forma, as respostas automáticas do organismo podem ser controladas. Ainda assim, é preciso destacar que não se trata da cura para o reumatismo, mas sim uma ferramenta para ser usada em conjunto com os anti-inflamatórios.
Direto ao ponto
Os remédios biológicos compõem um campo recente na ciência médica, mas já mostram bons resultados quando se trata da área da reumatologia – e são promissores também para neurologia, dermatologia e gastroenterologia. A engenharia genética já permite a elaboração de fórmulas com ação específica sobre uma determinada molécula responsável pela inflamação. É um processo oposto ao que ocorre na quimioterapia, em que, para atacar as células cancerígenas, as células saudáveis ao redor também são afetadas. Vale se informar com seu médico a respeito, pois alguns desses medicamentos já são oferecidos pelo Sistema Único de Saúde (SUS) ou por convênios particulares.
Orientações médicas
Como já foi dito, anti-inflamatórios têm de ser empregados apenas por um período de tempo limitado, do contrário irão provocar reações adversas. Isso deve servir como um alerta para quem costuma se automedicar, não só quando o problema é reumatismo, mas também outras dores crônicas, a exemplo da enxaqueca. Levantamento feito pelo Instituto de Ciência, Tecnologia e Qualidade (ICTQ) estima que 76.4% dos brasileiros costumam se automedicar – desses, 32% aumentam por conta própria as doses prescritas pelo médico, o que também é considerado como automedicação. Quanto aos analgésicos, mesmo sendo remédios com efeitos mais leves no organismo, o abuso igualmente traz consequências nocivas.
Cuidados alternativos
Acupuntura e plantas medicinais colaboram para amenizar os sintomas das doenças reumáticas. Por serem consideradas crônicas, isto é, incuráveis, muitas pessoas acabam procurando terapias complementares a fim de amenizarem as dores das doenças reumáticas. Somente elas não são capazes de tratar o reumatismo, mas sim, potencializam o alívio combinado com os cuidados clínicos.
Acupuntura
A técnica milenar, que surgiu nos primórdios da civilização chinesa, envolve o uso de pequenas agulhas – e é recomendada pela própria Organização Mundial da Saúde (OMS) como uma forma de tratamento complementar para diversos males, inclusive as dores crônicas. Referente ao reumatismo, o método surte efeito, principalmente, no alívio das dores, além de atuar nos sistemas imunológico e endócrino, melhorando, assim, diversos sintomas. “A acupuntura promove o equilíbrio energético, físico e emocional. A base do tratamento é que todas as doenças começam com um desequilíbrio energético em algum ponto que, quando não é tratado, evolui para uma doença. No tratamento fazemos uma avaliação para saber qual o desequilíbrio específico daquele paciente, pois existem muitos tipos. Mesmo em casos em que não há uma doença, a acupuntura trabalha nesses pequenos desequilíbrios de energia, evitando que posteriormente se tornem doenças”, explica a naturóloga e acupunturista Tylá Pillotto.
Não existe um período padrão para que possa surtir efeitos, porém, recomenda-se três meses de acompanhamento, em média. “Para um melhor resultado, é importante que a acupuntura esteja integrada com outros tratamentos, evitando um uso abusivo e isolado de analgésicos e anti-inflamatórios”, explica o neurologista e acupunturista Fabio Sawada Shaiba.
Basicamente, a acupuntura se dá por meio da aplicação das agulhas em determinados pontos do corpo considerados energéticos. No entanto, existem algumas variações, como a eletroacupuntura, em que pequenas agulhas metálicas penetram a pele e alcançam a camada exterior da musculatura. A diferença, nesse caso, está no auxílio da corrente elétrica. A técnica inibe os hormônios transmissores da dor e é especialmente recomendada para osteoartrite, artrite reumatoide e reumatismo de partes moles (músculos, ligamentos e tendões).
Fitoterapia
Muitos dos medicamentos usados no tratamento das doenças reumáticas podem provocar problemas gástricos. Uma opção para aliviar este problema é fazer uso da fitoterapia, isto é, utilizar algumas plantas e ervas que ajudam a aliviar as dores por meio de ingestão de chás. O período da ingestão, bem como o número de vezes em que se deve fazer uso das ervas, varia de pessoa para pessoa e de acordo com cada doença. Para atingir o efeito desejado sem colocar a saúde em risco, o ideal é seguir as orientações de um fitoterapeuta.
As principais plantas indicadas para reumatismo são:
- Angélica
- Mulungu
- Gengibre fresco Erva-de-passarinho
- Abóbora-d’anta
- Marapuama
- Canela em casca
- Ginseng
- Alcaçuz
Cuidados
Antes de iniciar qualquer terapia é preciso passar por uma avaliação médica e deixar claro o uso de algum medicamento ou a presença de alguma doença. No caso da acupuntura, quem faz uso de remédios anticoagulantes deve avisar o especialista, já que o agulhamento profundo pode provocar sangramentos. Outro cuidado é não ir a uma sessão em jejum prolongado. Pessoas que têm medo de agulhas também devem evitar o método, já que correm o risco de desmaiar. Já se tratando da fitoterapia, é preciso atenção às contraindicações de cada erva.
Orientação profissional
Da mesma forma como os tratamentos tradicionais, o uso de acupuntura e fitoterapia deve ser acompanhado por especialistas. Cada organismo é único e, por isso, precisa receber atenção individualizada para que o tratamento tenha êxito. Além disso, é preciso ficar atento à capacitação do profissional. Antes de se consultar, procure referências e saber qual a titulação do especialista.
Psicológico afetado
Distúrbios como ansiedade e estresse podem desencadear a piora das crises vindas de doenças reumáticas. Em muitos casos derivados de problemas reumáticos, tais como artrite, fibromialgia e lombalgia, é possível ouvir do médico diagnósticos um tanto quanto diferentes: estresse ou ansiedade, dentre outros distúrbios psicológicos. Além das questões fisiológicas, tais como a má alimentação, esforços físicos excessivos e repetitivos ou até mesmo o fator genético, é preciso se atentar também aos sentimentos de cada um. Mas será mesmo que eles podem influenciar nas dores que o paciente sente, fisicamente? O psicoterapeuta Robby Ares tem a resposta: “Existem as questões relacionadas aos aspectos emocionais. As posturas comportamentais e mentais, refletidas no corpo físico, como a pouca flexibilidade, exercem forte influência, já que o corpo responde na mesma medida por meio de doenças como artroses, artrites e outras”, salienta.
Entenda a relação
Naturalmente o processo de dor faz com que os níveis de endorfina (hormônio responsável pelas sensações de prazer e bem-estar no organismo) diminuam, e isso pode fazer com que o paciente passe a apresentar quadros ansiosos ou até mesmo depressivos. “A falta desta substância provoca uma reação em cadeia no cérebro e esgota outras substâncias que controlam as emoções, em uma região do cérebro conhecida como giro do cíngulo”, aponta o neurocirurgião Eduardo Barreto. Muitas vezes, a pessoa que sofre com dores constantes passa a se sentir mais deprimida, devido ao grande incômodo que as doenças reumáticas proporcionam. Isso pede que não só o tratamento físico seja iniciado imediatamente, mas que a mente da pessoa também seja tratada adequadamente, por meio de visitas ao divã. “A pessoa que sofre com dores crônicas deve buscar apoio psicológico e psicoterapêutico, pois o auxílio poderá ajudá-la a aprender a conviver com a dor crônica, no caso da doença já estar manifestada fisicamente”, completa Eduardo.
Invertendo os papeis
A preocupação excessiva com as dores causadas pelo reumatismo também pode fazer com que o paciente sinta-se mais triste e estressado. Por isso, alguns distúrbios psicológicos têm origem neste tipo de incômodo, que insiste em lembrar ao seu portador sempre que uma crise resolve aparecer. “Independentemente da origem da dor crônica, ela pode sim gerar nervosismo excessivo devido à preocupação constante e por conta do desgaste e limitações físicas impostas pela dor, além da possível mudança de comportamento gerada pelo processo de conscientização e enfrentamento do processo”, explica Ares.
A palavra-chave é: prevenção!
Estar com as emoções sob controle proporciona não só um risco a menos para as doenças reumáticas, mas também faz com que a rotina seja muito mais leve e feliz. Por isso, prevenir os distúrbios psicológicos é uma atitude que deve ser colocada em prática diariamente. “Devemos prestar atenção no equilíbrio entre nossos pensamentos, sentimentos, palavras e atitudes, que devem ser coerentes e harmoniosos. O conflito entre essas partes, em especial entre os sentimentos e pensamentos, são sinais de conflitos internos que se manifestarão na maneira como nos expressamos em palavras e atitudes”, aconselha o psicoterapeuta Robby Ares.
Questão de hábitos: alguma atitudes que podem piorar o quadro das doenças reumáticas
O desenvolvimento do reumatismo, muitas vezes, não pode ser evitado. No entanto, com o surgimento do problema, existem alguns agravantes que devem ser prevenidos, a fim de garantir o sucesso do tratamento e mais qualidade de vida. A seguir, confira quais são e como eles estão relacionados aos distúrbios.
Cigarro
Considerado pela Organização Mundial da Saúde (OMS) como a maior causa de morte evitável, o tabagismo mata cerca de 5 milhões de pessoas por ano. desenvolvimento de câncer, bronquite, envelhecimento precoce, entre outros, são alguns dos problemas acarretados pelo hábito de fumar. Como se não bastasse, o cigarro também é apontado como um dos fatores de risco para o desenvolvimento de doenças reumáticas. Um estudo chamado “As consequências de fumar para a saúde – 50 anos de progresso” realizado nos Estados Unidos, mostrou que o tabagismo tem influência sobre o processo inflamatório da artrite reumatoide, já que prejudica a função imunológica, além de inibir a ação de vários medicamentos. Por isso, quem sofre dessa doença, assim como quem preza por mais saúde, deve passar bem longe do cigarro.
Obesidade
Estar acima do peso, além de favorecer o desenvolvimento de doenças como diabetes, colesterol alto e hipertensão, pode ser um fator primordial para a evolução das doenças reumáticas. Isso porque o excesso de peso tende a causar uma sobrecarga sobre o corpo, acelerando o processo de degeneração das articulações. Por isso, conservar o ponteiro da balança dentro do recomendado é primordial.
Sem ficar parado
Manter a mesma posição por muito tempo, como ficar sentado, é uma atitude que agrava os sintomas das doenças reumáticas. Quando a pessoa fica parada por um longo período, há um grande acúmulo de líquido no interior da articulação inflamada, favorecendo a dor. Mesmo em pé, podemos ter problemas de posicionamento, o que afetará a coluna e causará dor. Para amenizar o problema algumas atitudes podem ser tomadas:
- Se você trabalha em frente ao computador, faça pequenos alongamentos de tempos em tempos e tente não ficar o tempo todo sentado.
- Se for viajar de carro, faça paradas no caminho para fugir da mesma posição
- O famoso espreguiçar ao acordar é fundamental após uma noite inteira no mesmo lugar.
- Mesmo sentado, faça movimentos. Quando se tem muito trabalho, às vezes não sobra tempo para fazer uma pausa para o cafezinho. Nessas situações, a pessoa deve se movimentar mesmo sentado. Sempre que possível, mexa e estique os joelhos para evitar problemas na região a longo prazo. Gire os pés e tornozelos para os dois lados, faça movimentos para cima e para baixo com as mãos e alongue braços, ombros e pescoço. Por fim, procure arrumar sua postura todas as vezes que se lembrar
- Lavar louças: para que a coluna não seja prejudicada, a pia deve se manter na altura do umbigo. O ideal é que ela esteja cerca de 90 cm do chão. Caso o contrário, você pode contar com ajuda de um banquinho na hora de lavar a louça, mas lembre-se de manter a coluna sempre ereta.
- Passar roupa: Ajuste a tábua em uma altura confortável para evitar que você fique se curvando. Ombros e pescoço devem sempre ficar relaxados. Deixe um banquinho mais baixo por perto e apoie um dos pés nele de vez em quando, conforme sentir cansaço.
- Carregar peso: Se você precisa pegar um objeto no chão, o ideal é flexionar os joelhos e manter a coluna o mais reta possível. Mantenha os cotovelos encostados no tronco ao máximo ao pegar peso. Levante o peso usando os músculos das pernas e do bumbum e carregue caixas com as duas mãos.
Mudanças já!
Um dos fatores de risco para o início das doenças reumáticas é o avanço da idade. Neste período, algumas atividades rotineiras, como abaixar para pegar algo no chão ou descer uma escada, podem se tornar extremamente desgastantes. Assim, fazer pequenas mudanças dentro de casa (como adaptadores para utensílios domésticos e a colocação de barras no banheiro, para ajudar no apoio do paciente) se tornam importante, a fim de evitar que o quadro da dor seja agravado.
Ajuda da alimentação
Assim como é fundamental evitar os hábitos abordados acima, também é essencial adequar a alimentação, incluindo nutrientes que podem amenizar os danos causados pela doenças reumáticas, caso da vitamina D. “Ela está relacionada com diabetes, doença celíaca, vitiligo, artrite reumatoide e esclerose múltipla. Em muitos pacientes, quando suplementados com vitamina D (ou até mesmo estimulando a produção da vitamina por meio da exposição solar), consegue-se um resultado satisfatório no tratamento dessas doenças”, destaca a nutricionista Camila Borduqui. Além disso, a vitamina está diretamente ligada à melhor absorção de cálcio, nutriente que fortalece a estrutura óssea, evitando o desenvolvimento de osteoporose.
Quantidade ideal: 5 microgramas de vitamina D por dia é o ideal para obter benefícios.
Corpo saudável: as atividades físicas promovem grandes mudanças no corpo, dentre elas, a prevenção e o tratamento de doenças reumatológicas.
A grande relevância que os exercícios físicos têm na saúde é algo indiscutível. Responsáveis por controlar o peso corporal, aumentar a disposição e muitos outros benefícios superimportantes, nunca é tarde demais para começar a se mexer, principalmente quando se está tratando uma doença reumatológica. “Atualmente, não basta viver muito em termos de quantidade. É preciso que esses anos tenham qualidade e que proporcionem independência. Para que isso possa acontecer, são necessários hábitos saudáveis, dentre eles, a prática regular de atividades físicas”, aconselha o educador físico e especialista em fisiologia do exercício Rodrigo Luiz Vancini.
Bate-papo no consultório
Embora os benefícios proporcionados pelos exercícios sejam considerados indispensáveis para todos que buscam por maior qualidade de vida, é preciso aconselhar-se com o médico antes de tomar qualquer decisão. Isso porque caso o paciente esteja em tratamento de alguma doença reumática, é de extrema importância a realização de exames para saber o grau no qual o distúrbio se encontra. Em casos mais avançados de certas doenças, alguns exercícios podem não ser recomendados, pois poderiam resultar em uma piora do quadro. Sendo assim, a informação médica deve prevalecer em primeiro lugar: seja em caso de fibromialgia, artrites, artroses, tendinites, lombalgias ou qualquer outra doença, é preciso antes de tudo, conhecer os estágios nos quais elas se apresentam para não sofrer com consequências negativas. “O exercício é fundamental devido à sua capacidade de aumentar a massa muscular e óssea, assim como ganho de mobilidade e força muscular que, ao longo da vida, vamos perdendo”, esclarece Thiago Martinez, educador físico.
Contra as dores
Embora existam alguns incômodos na hora de colocar os exercícios em prática, quem possui qualquer tipo de doença reumática não deve poupar esforços para abandonar o sedentarismo. Quanto mais tempo as articulações ficam paradas, elas acabam “enferrujando”, o que cria uma certa rigidez. Quando são realizadas atividades físicas, existe uma melhora significativa das dores, além de fortalecer o corpo para evitar com que outros males possam aparecer. Mas atenção: um acompanhamento especializado é indispensável para manter a saúde em ordem. Com base nos exames realizados, o educador físico responsável poderá criar um plano de exercícios adequado para a limitação em questão, fazendo com que nenhuma articulação seja prejudicada pelo esforço, mas sim, fortalecida. “O corpo humano é uma máquina que, se não for colocada para funcionar, enferruja. A inteligência pode aumentar com o passar dos anos e nada impede que a condição física possa aumentar também”, diz Marcos Paulo Rosmaninho, personal trainer.
Dores nas articulações
O importante é se mexer!
Seja por meio de atividades aeróbicas ou que exijam força, o essencial mesmo é não ficar parado. “A prática de atividade física aeróbica trabalha a resistência cardiorrespiratória, enquanto os exercícios de força muscular trabalham a aptidão musculoesquelética. Os dois se mostram importante para um envelhecimento com qualidade, minimizando perdas funcionais e fisiológicas nos diferentes sistemas do organismo que, por ventura, possam acontecer ao longo dos anos”, salienta Vancine.
Em busca de alívio
A fisioterapia apresenta resultados confiáveis diante das dores causadas pelo reumatismo. A principal função da fisioterapia é atuar na prevenção e tratamento de distúrbios que prejudicam os movimentos do corpo, o que acaba acontecendo com os portadores de artrite, artrose, osteoporose, fibromialgia, tendinites, bursites e demais males que compreendem as doenças reumáticas. “Estima-se que existam no Brasil mais de 15 milhões de pessoas acometidas por doenças reumáticas, acarretando, além de um sofrimento pessoal, uma grande sobrecarga socioeconômica para o país”, ressalta a fisioterapeuta Fernanda Mexas.
Ferramentas fisioterapêuticas
A fisioterapia dispõe de diferentes técnicas para tratar o reumatismo. Cada uma delas com um foco diferente e que será empregada ou não conforme o caso. “As doenças reumáticas possuem necessidades especiais nas suas diferentes etapas. Um paciente em uma fase aguda de processo inflamatório deve ser tratado diferente daquele que apresenta uma doença crônica, sem inflamação, mas com atrofia muscular. O fisioterapeuta fará uma avaliação completa e de acordo com o quadro clínico, idade e fase da doença, os recursos utilizados serão eleitos. As contraindicações irão depender do paciente”, complementa Fernanda.
Estão entre os principais recursos disponíveis de fisioterapia:
Crioterapia: consiste no uso sobre a pele de sacos de gelo ou bolsas de gel resfriadas, com o objetivo de estimular os vasos sanguíneos a se contraírem, diminuindo o fluxo de sangue que passa por eles. Embora a queda de temperatura dificulte a realização de movimentos, ela também tem como resultado a diminuição do processo inflamatório.
Ultrassom: as ondas emitidas pelo aparelho provocam compressão e expansão do tecido, deixando as membranas das células mais permeáveis, o que facilita a troca de substâncias entre elas. O método favorece a circulação sanguínea, o relaxamento muscular e a capacidade regenerativa dos tecidos. Pode ser associada com a crioterapia.
Diatermia: diferentes tipos de eletrodos ondas de curta frequência que elevam a temperatura do local de aplicação, o que, por sua vez, aumenta o fluxo sanguíneo e o metabolismo. Ocorre uma diminuição da rigidez das articulações, além de uma melhora na reparação dos tecidos. O resultado é o alívio da dor e de espasmos musculares. No entanto, o método é contraindicado para grávidas.
Infravermelho: funciona com lâmpadas de filamentos de materiais especiais, que emitem um determinado tipo de radiação, capaz de provocar um aquecimento intenso e rápido. O local escolhido recebe mais oxigenação e ocorre uma ação sedativa sobre os nervos. Pode ser usado antes da condução elétrica da diatermia para aumentar sua velocidade. Porém, não deve ser aplicado em feridas abertas, pois desidrata os tecidos.
Massoterapia: compreende técnicas de massagem que atuam sobre a circulação sanguínea e o sistema linfático (rede de vasos e nódulos que transportam fluidos de um tecido para outro), removendo produtos tóxicos da fadiga e inflamação. Ainda apresenta efeitos benéficos na hora de lidar com a ansiedade.
Cinesioterapia: são os movimentos realizados pelo próprio paciente, ou contração muscular voluntária. Além de proporcionarem força muscular também favorecem a reparação dos tecidos. Nesse caso, é normal uma certa ardência, que deve cessar tão logo termine o exercício. Devem ser executados com consciência e controle da respiração, o que garante a longo prazo flexibilidade muscular e estabilidade para as articulações.
Hidroterapia: os princípios da cinesioterapia também podem ser aplicados em uma piscina. As propriedades diferentes da água interferem nos movimentos e dão ao paciente uma sensação de leveza e facilitam a execução dos movimentos, além de estimularem o equilíbrio corporal e a noção de espaço. A água quente aumenta as frequências cardíaca e respiratória.
Versátil
Uma das vantagens da fisioterapia é poder ser adaptada para qualquer tipo de paciente. No entanto, sozinha, ela não obterá os melhores resultados. “O indivíduo deve controlar a doença com terapia medicamentosa também, pois a fisioterapia não trará a cura, mas irá prepará-lo para enfrentar seus sintomas melhorando a capacidade funcional e propiciando qualidade de vida”, garante a fisioterapeuta Gabriela Cristina Raggi. A indicação médica não é obrigatória, porém, o diálogo entre profissionais de diferentes áreas faz muita diferença. “Como a fisioterapia é somente um dos recursos de tratamento, é muito importante que a pessoa acompanhe o caso com um reumatologista e que ele e o fisioterapeuta conversem sobre o seu tratamento”, destaca Gabriela.
É preciso evitar
Para prevenir as doenças reumáticas ou aliviar seus sintomas, os alimentos considerados pró-inflamatórios (aqueles que facilitam o processo de inflamações no organismo) devem ser retirados do cardápio. Alguns exemplos são:
- Carne suína
- Alimentos processados (como pratos congelados)
- Embutidos (salsichas, salame, mortadela)
- Farinha branca
- Refrigerantes
- Bebidas alcoólicas
- Frituras
Você sabia?
Foi descoberto mais um alimento que auxilia (e muito!) no controle e prevenção de inflamações no intestino. De acordo com uma pesquisa realizada em 2014 pelo Instituto de Biociências da Universidade Estadual Paulista (Unesp), em Botucatu (SP), a farinha de banana verde pode ser eficaz contra inflamações crônicas. Além disso, a iguaria ainda promove uma ajuda e tanto na prevenção do diabetes.
Mitos e verdades sobre o reumatismo
Você acha que as doenças reumáticas atingem apenas à terceira idade e que todo mundo quando ficar velho vai sofrer desse tipo de doenças? Pois esse é um dos preconceitos mais banais e infundados sobre o reumatismo. Confira, você vai chegar à conclusão de que muito do que se ouve por aí não passa de mito. Informe-se para acabar de vez com os preconceitos!
As doenças reumáticas podem afetar os olhos?
Verdade. Pessoas que sofrem dessas doenças podem apresentar sintomas como olho seco (moderado ou severo) e uveíte, uma inflamação ocular interna. Desta forma, ao ser diagnosticado com alguma doença reumática, é fundamental procurar um oftalmologista.
É possível prevenir o reumatismo?
Verdade. Manter uma alimentação saudável, com nutrientes ricos em cálcio, praticar atividades físicas e evitar os maus hábitos, como fumar e consumir bebidas alcoólicas, podem prevenir os distúrbios reumáticos. No entanto, existem alguns casos em que o problema é genético. “Não existe uma forma útil para se prevenir das doenças reumáticas. Isso porque, para algumas, existe um padrão genético herdado, que favorece o desenvolvimento do problema”, afirma a reumatologista Elisa Terezinha Hacbarth.
Quanto mais cálcio se toma durante a vida, mais protegido se está da osteoporose?
Verdade. A ingestão deficiente de cálcio ao longo da vida é um fator que pode contribuir para o desenvolvimento da osteoporose. A osteoporose se caracteriza pela perda da massa óssea, sendo o cálcio um importante componente para sua formação. Os ossos estão constantemente sendo desgastados e remodelados ao longo da vida. Quando o desgaste supera a remodelagem, tem-se a perda de massa óssea e a idade é o fator que mais influencia para esse resultado. A densidade óssea aumenta até os 30 anos de idade e, posteriormente, começa a cair. Entre os 30 e os 80 anos, o cálcio total diminui aproximadamente em 20%, esta diminuição é maior nos ossos da coluna, onde pode alcançar até 60%. Por essa razão, a quantidade de cálcio recomendada para ingestão durante a vida depende da idade. De 31 a 50 anos, a quantidade recomendada é de 1000 mg por dia. Para pessoas com mais de 50 anos, a quantidade recomendada é de 1200 mg por dia. Apenas para ter uma ideia, um copo de leite tem em torno de 300 mg.
Quem sofre de reumatismo não pode levantar peso
Verdade. De uma forma geral, pacientes que têm reumatismo sofrem com uma dor intensa, impedindo o esforço para pegar peso.
Quem durante a vida carregou muito peso, certamente desenvolve sintomas reumáticos durante a velhice
Mito. Essa afirmação não necessariamente é verdade. Algumas doenças reumáticas, tais como a artrose e as lesões por esforços repetitivos (LERs) realmente podem ter como origem determinados hábitos tais como má-postura recorrente, levantamento de peso em excesso, esforços repetitivos. A maior parte das doenças reumáticas, porém, são autoimunes e não tem causa conhecida. Quem carrega peso em excesso pode até eventualmente sofrer de artrose, porém, o mais provável é que desenvolva dores lombares, que podem sim causar extremo incômodo e devem ser investigadas pelo profissional especializado (no caso, o médico reumatologista).
O reumatismo só aparece em pessoas velhas?
Mito. O termo reumatismo contempla mais de cem tipos de doenças reumáticas conhecidas e elas têm características distintas, os grupos de risco para cada uma dessas doenças também são diferentes dependendo da doença. Assim, a febre reumática atinge principalmente crianças e adolescentes, a artrite reumatoide atinge em sua maior parte adultos de, em média, 40 anos, a gota atinge mais os homens e o lúpus eritematoso atinge mais as mulheres. No geral, a doença reumática que mais atinge as pessoas idosas é a artrose, ou osteoartrite.
Clima mais frios acentuam a dor do reumatismo?
Verdade. “O principal sintoma do reumatismo ´a dor prolongada que sensibiliza os nervos e provoca distúrbios da condução dos estímulos elétricos, fazendo com que a pessoa tenha mais dificuldade em regular a temperatura das áreas mais periféricas do corpo, como as pernas e as mãos”, salienta o reumatologista José Ribamar Moreno. Desta forma, a exposição ao frio colabora (e muito) para a intensificação das dores.
As doenças reumáticas não têm cura?
Verdade. Não há cura para as doenças reumáticas, todavia, existem tratamentos que podem amenizar a dor, proporcionando melhor qualidade de vida.
A artrite reumatoide é uma doença que gera incapacidade?
Mito. A doença pode se tornar incapacitante, se for diagnosticada quando já está avançada. Do contrário, o tratamento efetivo com medicamentos e fisioterapia tende a evitar que isso aconteça.
Dor nas articulações só acontecem com as doenças reumáticas?
Mito. Esse problema não acontece só com doenças reumáticas, já que a dor articular é uma manifestação clínica como outra qualquer, e pode ser sintomas de outros distúrbios.
Apenas o reumatologista pode fazer o diagnóstico da doença?
Verdade. O reumatologista é o médico capacitado para identificar, diagnosticar e oferecer as melhores formas de tratamento para o problema.
Existe reumatismo no sangue
Mito. O termo foi criado justamente pelos médicos para aqueles pacientes que possuem alguma dor e tiveram alterações nos exames de sangue.
Portadoras de doenças reumáticas não podem fazer exercícios físicos
Mito. As atividades físicas podem (e devem) ser feitas por quem sofre da doença. Entretanto, é necessário realizar o acompanhamento com o médico e o fisioterapeuta, para que eles indiquem os exercícios específicos para cada doença. Os exercícios com orientação adequada ajudam no fortalecimento do tônus muscular, no fortalecimento dos ossos e das articulações.
Apenas idosos reumáticos sentem dores na juntas?
Mito. As dores nas juntas podem ser provenientes de diversas causas, não apenas de doenças reumáticas. Algumas doenças infecciosas tais como a dengue e a hepatite podem desencadear tais sintomas. Além disso, mesmo as doenças reumáticas podem atingir diversas faixas etárias e não apenas os idosos.
Quem chega à terceira idade ativo, tendo praticado exercícios durante a vida, tem menos chance de ser acometido por osteoporose
Verdade. As chances de ser acometido por osteoporose são menores para aqueles que possuem maior preparo físico e exercitaram seus músculos e ossos durante a vida. Uma das consequências da velhice é a perda do tônus muscular, o que acaba propiciando a perda de massa óssea. Exercícios que colocam uma carga extra sobre os ossos também acabam estimulando-os e deixando-os mais fortes. Os exercícios mais recomendados usualmente são a caminhada, corrida, dança. É muito importante conversar com seu médico sobre o assunto é ele quem vai determinar qual o exercício mais adequado para seu caso.
É comum sentir dores quando se chega à velhice?
Verdade. As dores, com o passar da idade, são comuns, e não deve ser negligenciadas já que podem ser o primeiro sinal de doenças mais graves. No caso das doenças reumáticas, não se deve esquecer que, quanto mais cedo ocorrer o diagnóstico, maiores as chances de controlar o mal e ganhar em qualidade de vida.
São as mulheres idosas quem mais sofrem de osteoporose?
Verdade. A idade avançada é certamente um fator de risco para a osteoporose. A osteoporose se caracteriza pela perda da massa óssea, mais precisamente quando o desgaste supera a remodelação dos ossos. Isso acontece já a partir dos 30 anos aproximadamente. Por isso, recomenda-se não descuidar da ingestão de cálcio e da prática de exercícios físicos. No caso das mulheres, a menopausa também contribui para a manifestação da doença, já que o baixo nível de estrógeno colabora para que o cálcio não consiga se fixar adequadamente nos ossos.
Idosos estão mais propensos a sentir dores causadas pela osteoporose
Mito. Na verdade, a osteoporose é uma doença silenciosa. Ela não apresenta sintomas externos. O desgaste na massa óssea, se não detectado e tratado, provavelmente causará fraturas e, consequentemente, a dor, o incômodo e a perda da mobilidade. Dependendo da predisposição à doença, alguns especialistas recomendam a realização da densitometria óssea (exame para detectar a osteoporose) já a partir dos 50 anos de idade.