O bebê vai nascer: 54 dúvidas mais frequentes na hora do parto
A chegada de um bebê na família traz sempre uma infinidades de bons sentimentos como amor, alegria e alívio. Mas também causa na maioria dos pais uma dose de medo, insegurança e muitas dúvidas.
Normal, natural, humanizado ou cesárea? Conversamos com especialistas para tirar todas as suas dúvidas sobre a hora H: o nascimento do seu filho – do início das contrações aos cuidados no pós-parto.
Trabalho de parto
– Quais exames devo fazer antes do parto?
Além dos exames normais do pré-natal, é preciso fazer a cultura de secreção vaginal para pesquisar a presença do Streptococo agalactie. Trata-se de uma bactéria que coloniza os tratos intestinal e genito-urinário, que pode contaminar o bebê na hora do parto normal, levando a quadros graves, como pneumonia, meningite e até septicemia.
– É mesmo necessário fazer a tricotomia, o corte dos pelos pubianos?
Muitos especialistas defendem que os pelos pubianos garantem maior proteção e a retirada deles pode até dificultar a cicatrização no caso de infecções. Por isso, a tricotomia não deve ser adotada como procedimento de rotina e pode ser considerada um tipo de violência obstétrica.
Muitos médicos são contra, pois acreditam que as fissuras provocadas na pele pela raspagem aumentam a chance de infecção.
– E a lavagem intestinal?
Há duas posturas. No parto normal, alguns médicos consideram o procedimento necessário porque ao passar pelo assoalho pélvico, no final do canal de parto, o bebê espreme o reto e, se houver grande quantidade de fezes, elas serão expelidas no momento da expulsão do bebê, podendo contaminá-lo.
No entanto, outros obstetras, defensores do parto natural, acham que a lavagem é absolutamente desnecessária e alegam que a própria Organização Mundial da Saúde – OMS cita essa rotina como um dos fatores capazes de atrapalhar o trabalho de parto.
Segundo Andréa Campos, ginecologista e obstetra da Casa Materna (Gama, Grupo de apoio à Maternidade Ativa), não há nenhum problema se a mulher evacua na hora do nascimento.
Para o obstetra Thomaz Rafael Gollop, do Hospital Israelita Albert Einstein, a lavagem intestinal não é mais exigida nem mesmo no parto cesariano.
– A episiotomia, aquele corte cirúrgico no períneo, é obrigatória?
Realizar a episiotomia como um procedimento de rotina em um parto normal, especialmente sem o consentimento da mulher, é considerado um tipo de violência obstétrica. Afinal, o método pode levar a complicações como infecção, hematoma, rotura do períneo, entre outras.
“O ideal é que o parto seja o mais natural possível, mas há momentos em que a pratica é necessária para evitar uma laceração”, afirma a ginecologista e obstetra Ione Rodrigues Brum, vice-presidente da Comissão de parto, abortamento e puerpério da Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO).
Portanto, apenas em casos em que há risco de lacerações na mãe, a episiotomia pode ser indicada para não causar danos em nervos e abreviar o parto em algumas circunstâncias.
“A episiotomia preserva os músculos da região perineal, evitando problemas futuros”, diz a ginecologista e obstetra Lúcia Hime.
“O procedimento funciona bem quando há necessidade de urgência no nascimento”, exemplifica Andrea Campos, ginecologista e obstetra da Casa Materna (Gama, Grupo de apoio à Maternidade Ativa).
– Em quais casos se usa o fórceps?
Até hoje, quando há uma demora na expulsão da cabeça, o médico lança mão de instrumentos para ajudar a saída do bebê. São os chamados fórceps baixos, ou de alívio, só para que a criança não fique muito tempo no canal vaginal, podendo apresentar problemas de oxigenação.
Já os fórceps ditos altos, em que o médico puxa o bebê lá de cima, tendem a desaparecer porque são extremamente agressivos – não raro, causam lesões neurológicas no bebê e lacerações na mãe.
– Por que o cordão umbilical no pescoço preocupa tanto se o oxigênio não passa pelo pescoço do bebê?
Essa preocupação é mais comum entre as futuras mamães do que entre os médicos. Isso porque a circular cervical de cordão (em volta do pescoço) ocorre em 25 a 30% dos fetos no nascimento e, normalmente, não causa nenhum malefício, nem mesmo no parto normal.
“A maioria dos estudos apontam que a presença de circular de cordão não está relacionada com piora do prognóstico fetal, não havendo necessidade de mudar a conduta obstétrica”, esclarece a Dra.
Jacqueline Leme Lunardelli, ginecologista e obstetra, com Mestrado em Tocoginecologia no curso de Pós-Graduação da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Em uma consulta de rotina, o médico faz uma ultrassonografia. A gravidez está entrando no oitavo mês e todos os exames estão normais. Daí vem o alerta: o cordão umbilical está enrolado no pescoço do feto. E não só dá uma volta, como duas. A situação pode assustar algumas mães, principalmente aquelas de primeira viagem.
A ideia de que o bebê se enforque com o próprio cordão, dramática à primeira vista, é fantasiosa, afirma o chefe do Serviço de Ginecologia e Obstetrícia do Hospital de Clínicas de Porto Alegre, Sérgio Martins Costa.
Afinal, o feto não respira pelo pescoço e o pulmão, o último órgão a se desenvolver, que ainda nem está em funcionamento.
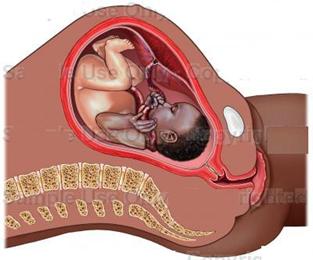
Ele toca, mexe e brinca com o cordão, enrolando-se e desenrolando-se nele em qualquer parte do corpo.
“A identificação desta situação em um ultrassom não é motivo para marcar cesariana, afinal, isso ocorre em 20% ou 30% dos partos, e os bebês nascem muito bem”, diz Costa.
Ele explica que essa ocorrência é resolvida facilmente no momento do parto. Basta que o médico retire a circular de cordão logo após a passagem da cabeça da criança.
Toda a troca de gases e nutrientes entre mãe e feto é feita pelo cordão umbilical. É com a saúde desse anexo, que permite a comunicação entre o embrião e a placenta, que se deve ter atenção. Normalmente ele é grosso, composto por três vasos, e envolto por uma geleia para suportar qualquer compressão que possa haver durante a gestação.
Além disso, o cordão pode ser muito longo (chegando a atingir quase um metro) ou muito curto. Quando é comprido, é possível que se façam nós. Em casos raros, se o nó for muito apertado – chamado de nó verdadeiro -, ou se houver defeitos no cordão, a circulação de sangue para o bebê pode ser afetada.
A questão é que o mesmo ultrassom que mostra o bebê enrolado no cordão pode não apontar esse comprometimento.
“Muitas vezes, a ultrassonografia identifica problemas que podem não ser verdadeiros.
Por isso, recomenda-se que o laudo do exame, que é compartilhado entre médico e paciente, traga apenas informações que são úteis, para não preocupar, sem necessidade, os pais”, aponta o Costa.
É durante o trabalho de parto que os problemas podem aparecer. Neste momento há a real compressão do cordão umbilical, que encosta na parede do útero da mãe. Quando o cordão está enrolado no bebê ou com nó, eventualmente a frequência cardíaca será alterada, causando danos à respiração da criança.
Justamente para evitar complicações, os médicos acompanham os batimentos cardíacos do feto por meio de um sonar e também recorrem ao exame de cardiotocografia, durante as contrações da mãe.
Ambos verificam e registram a frequência com que bate o coração do bebê.
“O médico deve verificar se há alterações, podendo agir rapidamente e mudar de estratégia, adotando então a cesárea como melhor opção”, conclui o médico.
O cordão umbilical é projetado para ser usado ao redor do pescoço, sem causar um problema. O cordão umbilical está envolvido por uma substância gelatinosa, geleia de Wharton. Isso protege os três vasos sanguíneos, duas artérias e uma veia.
O cordão umbilical tem o comprimento suficiente (55 cm em média) para dar um volta confortavelmente no pescoço e ainda sobra cordão umbilical.
No entanto, o bebê não está “estrangulado”, porque ele não está respirando oxigênio.
Seu oxigênio é fornecido pelo cordão umbilical, e não pelas vias aéreas.
– Quando se recomenda fazer uma indução do parto?
Ela pode ser indicada em várias situações. A mais comum é quando a data provável do nascimento ultrapassou os 15 dias de tolerância. Mas ela só poderá ser iniciada se o colo estiver favorável. A indução também pode ser feita para abreviar a gestação em função de possíveis riscos à mãe e ao bebê, incluindo doenças como a hipertensão e o diabete.
Seja qual for o motivo, para induzir ao parto o médico lança mão de drogas capazes de provocar contrações do útero e a dilatação do colo.
E elas não são livres de riscos: a intensidade e a frequência das contrações podem ser maior do que o necessário, causando hemorragias e sofrimento fetal.
Quando isso acontece, a única saída é realizar uma cesárea de emergência.
– Quais são os sinais do trabalho de parto?
São muitos e variam de mulher para mulher. Podem começar com dores na região lombar que se irradiam para o abdômen, deixando a barriga dura mais ou menos a cada meia hora – são as famosas contrações. Calma! O simples surgimento delas não significa que chegou a grande hora.
É preciso que a mulher sinta duas contrações de 40 segundos a um minuto e meio no período de dez minutos para se ter a certeza de que o parto está mesmo para acontecer.
Em outras mulheres, porém, o trabalho de parto se anuncia com um discreto sangramento genital ou ainda com a rotura da bolsa, derramando todo o líquido de seu interior.
Outro sinal importante é a dilatação do colo uterino acima de 2 centímetros, mas isso só o médico pode observar.
– O que fazer se a bolsa rompe?
Avise seu médico. Não é preciso sair voando nem se desesperar se o líquido for claro. O bebê não vai escorregar! Mas, se o fluido estiver escuro, corra para o hospital. A coloração escurecida indica a presença de mecônio, como os médicos chamam as primeiras fezes do bebê – e, se ele defecou na barriga, é sinal de que está sofrendo.
Durante a gravidez, o bebê fica protegido, no útero, dentro de uma membrana, que fica cheia de líquido amniótico. Quando essa membrana se rasga por algum motivo, o líquido acaba passando pelo colo do útero e saindo pela vagina. É a chamada ruptura ou rotura espontânea das membranas — que, aliás, não dói.
Com muitas mulheres, a bolsa rompe sozinha mais ou menos no final da primeira fase do trabalho de parto.
Mas, para cerca de 10% das grávidas, a bolsa rompe sem aviso, antes mesmo de o trabalho de parto começar.
São aquelas cenas famosas de filmes e novelas, em que o aguaceiro pega todo mundo de surpresa.
Com 2% das gestantes, a ruptura acontece antes de chegar às 37 semanas.
Em primeiro lugar, não entre em pânico, e não se preocupe com a molhadeira ou com a sujeira. Pegue uma toalha e coloque um absorvente — mesmo que ele não dê conta, vai ser bom para os médicos verificarem a coloração do líquido. O líquido pode ser transparente ou amarelado, e ter um pouco de sangue junto.
Se estiver escuro ou esverdeado, é preciso ir imediatamente para a maternidade, pois isso pode indicar sofrimento fetal.
Se você está com menos de 37 semanas e a bolsa estourou, ou está vazando líquido, entre em contato com o médico e vá para o hospital o mais rápido possível (mesmo que você não tenha certeza). O obstetra vai avaliar a necessidade de fazer o parto ou esperar mais um pouco, em condições controladas, para evitar infecções.
Caso você esteja grávida de mais de 37 semanas, avise o médico, prepare as coisas e vá para a maternidade, mesmo sem contrações. Não precisa necessariamente sair correndo, principalmente se for o primeiro filho, porque ele ainda deve demorar para nascer.
Dá tempo de tomar um banho em casa (de preferência não de banheira) e conferir a mala da maternidade.
O sexo, porém, é contra-indicado nessa situação.
– Como identificar se a bolsa está fissurada? Quais as características do líquido?
A rotura da bolsa normalmente leva à perda de uma grande quantidade de líquido – que é claro e tem um cheiro que lembra o de água sanitária (se estiver escuro, pode sinalizar a presença de mecônio, as fezes do bebê). Quando acontece apenas uma fissura, sai um pouquinho de fluido, que parece um corrimento.
Aliás, fissuras assim são relativamente raras e não trazem grandes problemas nem para mãe nem para o bebê.
– Quanto tempo dura o trabalho de parto? Há um limite razoável?

É necessário que, durante todo o tempo, mãe e filho estejam bem.
De qualquer modo, essa duração tende a diminuir nos partos seguintes.
No segundo filho, por exemplo, costuma variar de quatro a seis horas, e no terceiro, de duas a três.
– Como diferenciar uma contração verdadeira de uma falsa?
As contrações que sinalizam o início do trabalho de parto se repetem com frequência geralmente sincrônica, regular – por exemplo a cada 30 minutos, a cada dez, a cada cinco…. Além disso, na medida em que o tempo passa, o intervalo entre elas sempre diminui e elas vão se tornando mais intensas e doloridas.
As dores começam no fundo do útero e se espalham sempre para baixo, no sentido barriga, região lombar e pelve.
Já as falsas contrações podem ser doloridas, mas não têm regularidade nos intervalos.
Não ficam necessariamente mais fortes na medida em que o tempo passa e sua dor se espalha em qualquer direção, em vez de seguir a rota da barriga para a região lombar e da região lombar para a pelve.
– Exercícios, como a caminhada, favorecem a dilatação?
Eles não ajudam a abertura do colo, mas favorecem a descida do bebê. Por isso, muitas vezes a grávida é estimulada a caminhar durante o próprio trabalho de parto.
Caminhada pré-parto: Essa deambulação será num ritmo lento, sem dor no ventre ou no baixo-ventre e nos momentos das contrações a gestante para imediatamente de deambular e se concentra na respiração lenta e pausada.
Algumas dezenas ou unidades de horas que antecedem o parto, quando devidamente assistida por uma enfermeira obstétrica ou fisioterapeuta especializada em obstetrícia, a gestante poderá deambular (caminhar) para favorecer a dilatação.
Essa caminhada será num ritmo lento, sem dor no ventre ou no baixo-ventre e nos momentos das contrações a gestante para imediatamente de deambular e se concentra na respiração lenta e pausada.
Em algumas salas destinadas ao pré-parto, a gestante poderá receber orientação para sentar numa bola (bola suíça ou bola para ginástica) e realizar movimentos rotatórios do quadril. Vale lembrar que todas as fases do parto devem ser rigorosamente observadas pelo ginecologista obstetra.
Quanto às dores pélvicas (região da bacia), é comum a partir do oitavo mês de gestação ou a partir de 32 semanas gestacionais, contrações, onde a “barriga fica dura e dolorida” de um momento para outro.
Toda ocorrência desses sintomas deve ser relatada ao médico ginecologista, pois sintomas de dores no ventre ou no baixo-ventre pode ser indicação de infecções, hemorragias ou situações normais, como, por exemplo, a relatada aqui acima.
Mas somente o médico saberá avaliar corretamente.
– O que fazer na hora das contrações para aliviar a dor?
Massagens, principalmente na região lombar, banhos de água morna e permanecer sentada sobre aquelas bolas grandes de fisioterapia. Tudo isso gera relaxamento e diminui o tormento.
Quando o trabalho de parto começa a incomodar, a grávida precisa de posições variadas que tragam alívio e conforto. Se há um momento na vida da mulher em que a liberdade de escolha se faz decisiva, é a hora do parto.
Para garantir que suas preferências serão atendidas, procure se cercar de profissionais conhecidos por respeitar o protagonismo feminino no parto.
Durante as contrações, permita-se fazer aquilo que o seu corpo estiver pedindo.
Pergunte a qualquer mulher que já tenha passado por um parto natural, sem intervenções, a quem foi garantido o direito de se movimentar livremente: a escolha da posição durante as contrações e o período expulsivo não passa pela razão, é totalmente instintiva. E varia imensamente de mulher para mulher.
-Há como se preparar durante a gravidez para facilitar o trabalho de parto?
Os exercícios físicos, bem como os respiratórios, ajudam a mulher a chegar ao momento do nascimento com um condicionamento mais adequado. O pilates, por exemplo, fortalece a musculatura abdominal e isso ajuda. Na hora do parto, um abdômen mais forte facilita a descida do bebê pelo canal vaginal.
– Por que dizem que a mulher deve parar de comer e beber ao entrar em trabalho de parto?
Isso não é obrigatório. O problema é que as contrações às vezes causam náuseas e, se o estômago estiver cheio, podem desencadear vômitos. Além disso, dependendo da anestesia que será administrada, também podem ocorrer sintomas desagradáveis se a mulher tiver ingerido alguma coisa.
– Afinal, a Lua influencia o trabalho de parto?
Esse fenômeno não tem nenhuma comprovação científica. Mas especula-se que haja uma explicação física por trás dessa antiga crendice.
Assim como está comprovado que a lua cheia tem influência sobre o deslocamento de águas elevando as marés, pode-se imaginar que ela atuaria sobre o líquido amniótico, e o bebê seria empurrado com maior intensidade sobre o colo do útero, estimulando o início do trabalho de parto.
Parto normal
– Quais os benefícios de um parto normal para a mulher?
A grande vantagem é que não se trata de uma cirurgia propriamente dita, com vários cortes e suturas. Portanto, o risco de infecção e hemorragia é menor. Pelo mesmo motivo, a recuperação no pós-parto é melhor.
O parto normal também favorece a amamentação, porque dispara uma enxurrada hormonal, avisando o organismo que é hora de começar a produzir leite.
Isso sem contar que a relação entre mãe e filho tende a se estabelecer mais cedo, já que a mulher participa ativamente do nascimento.
As vantagens do parto normal para a mãe incluem:
- Menor risco de infecção.
- Recuperação mais rápida.
- Favorece a produção de leite materno.
- Estreita os laços sentimentais com o bebê.
- É mais econômico.
- Menor tempo de internamento hospitalar.
- Melhor recuperação no pós-parto.
- O útero volta ao seu tamanho normal mais rapidamente.
- A cada parto normal, o tempo de trabalho de parto fica mais curto.
– E para o bebê?
Estudos mostram que a criança respira melhor, se ela nasce via vaginal. Isso porque, ao passar pelo canal de parto, o pequeno tórax sofre uma compressão que ajuda a expulsar o líquido de dentro dos pulmões. E isso facilita suas primeiras respirações fora do útero, diminuindo o risco de infecções.
Por esse motivo, aliás, o risco de o bebê nascer com o chamado desconforto respiratório é maior nas cesáreas.
As vantagens do parto normal para o bebê incluem:
- Diminuição do desconforto respiratório, pois ao passar pelo canal vaginal, seu tórax é comprimido e isso faz com que os líquidos de dentro do pulmão sejam expelidos com mais facilidade.
- O bebê também se beneficia das alterações hormonais que ocorrem no corpo da mãe durante o trabalho de parto, fazendo com que ele seja mais ativo e responsivo ao nascer.
- Durante a passagem pelo canal vaginal, o corpo do bebê é massageado, fazendo com que ele desperte para o toque e não estranhe tanto ao ser manipulado ao nascer;
- Ao nascer pode ser imediatamente colocado em cima da mãe, o que acalma mãe e filho.
- Após estar limpo e vestido, pode permanecer todo o tempo junto da mãe, se ambos estiverem saudáveis, pois não precisa ficar de observação.
.
O parto normal não pode ser realizado com dia marcado na agenda, mas o obstetra é capaz de apontar uma semana de maior propensão para o nascimento do bebê.
Parto normal dói?
O parto normal dói, mas a dor é suportável e existem muitas maneiras de combatê-la, tais como:
- Anestesia epidural
- Respirar lenta e profundamente durante as contrações
- Confiança na equipe médica
- Presença de um familiar ou amigo durante o trabalho de parto
- Poder movimentar-se e receber massagens durante as contrações.
.
Além disso, é muito importante que a mulher faça o acompanhamento pré-natal para que ela e o médico saibam se existe algo que impeça o parto normal, como alguma infecção ou alteração no bebê, por exemplo. Se estiver tudo bem, não existem contraindicações para o parto normal, basta deixar a natureza agir.
– Quais as grandes contraindicações para um parto normal?
Quando há desproporção entre o diâmetros da cabeça do bebê e o da bacia da mãe, se a mulher sofre de cardiopatias graves ou se há sofrimento fetal e materno agudos.
Em outros casos, a contraindicação é relativa – e aqui estamos falando das doenças capazes de levar à baixa oxigenação do bebê durante o parto, como hipertensão arterial materna e pré-eclâmpsia grave.
– Depois de ter um filho por meio de cesárea, o segundo pode nascer de parto normal?
A mãe que já sofreu uma cirurgia não precisa obrigatoriamente passar por outra. Mas deve-se avaliar cuidadosamente o risco de ruptura do útero, uma das principais contraindicações para o parto normal nessa situação. O importante sempre é o seguinte: opção pela via de parto vai depender das condições tanto da mãe quanto do bebê.
– A possibilidade de parto normal é descartada quando a gravidez é de gêmeos?
Aqui a possibilidade de um parto normal está ligada à posição do segundo bebê. Se o primeiro estiver encaixado e o segundo atravessado na cavidade uterina, em geral o médico opta pela cesárea.
Aqueles com vasta experiência em parto natural, no entanto, estão habilitados a fazer manobras que reposicionam o segundo bebê, descartando a necessidade da cirurgia.
– Quais as possíveis complicações de um parto normal? E como preveni-las?
As mais comuns são hemorragias, infecções e problemas na progressão do trabalho de parto. O sangramento excessivo, principalmente logo após o nascimento do bebê, pode ser prevenido com um parto bem conduzido, capaz de evitar lesões e lacerações no canal de parto, além da correta expulsão ou retirada da placenta.
Quando o problema é causado por uma falha na contração do útero, o uso de drogas específicas pode evitar verdadeiras catástrofes hemorrágicas.
– É verdade que muitos partos normais podem levar à incontinência urinária? Há como prevenir esse problema?
O parto normal – ou vários partos normais, que sejam – são apenas um dos fatores que levam ao problema. Há outros aspectos envolvidos, como o estado da musculatura. A própria gestação libera hormônios que a deixam mais flácida. Então, em tese, até quem passou por uma cesárea pode ter incontinência por causa da gravidez.
O problema do parto normal é quando ele é mal conduzido, durando mais do que o necessário, o que deixa o assoalho pélvico fragilizado.
No entanto, um bom pré-natal e um parto bem conduzido são capazes de afastar o risco de incontinência urinária.
– Por que alguns médicos esperam até a 42ª semana? E por que outros não?
A gestação compreende 40 semanas. Ao passar desse prazo, chegando perto das 42, ela já está se prolongando demais. No final da gravidez, a placenta envelhece e deixa de cumprir bem sua função de levar nutrientes e oxigênio ao bebê. Daí que, nessa fase final, a necessidade de controlar as condições da mãe e do filho é muito maior.
A Organização Mundial da Saúde (OMS) considera normal, “a termo”, uma gravidez que termine entre 37 e 42 semanas, e em muitos países é comum os médicos esperarem que o trabalho de parto aconteça naturalmente até 42 semanas completas.
Depois das 42 semanas a gravidez é considerada “pós-termo”, e nesses casos, em situações raríssimas, pode acontecer a morte súbita do bebê dentro do útero, por motivos que nem os especialistas sabem ao certo.
No Brasil, a conduta mais comum dos obstetras é fazer um acompanhamento rigoroso da grávida depois das 40 semanas (“pós-data”), se a ideia for esperar mais um pouco pelo trabalho de parto.
Caso esse seja o seu caso, o médico vai querer que você vá ao consultório a cada dois ou três dias, para avaliar os sinais vitais do bebê. Você também deve ser submetida a uma cardiotocografia, um exame que mede ao mesmo tempo suas contrações uterinas e os batimentos cardíacos do bebê.
Dificilmente os obstetras no Brasil concordam em esperar até as 42 semanas.
Eles também levam em conta o fato de que a idade gestacional quase nunca pode ser determinada com exatidão absoluta, porque a mulher não tem como saber em que dia ovulou.
A postura consagrada aqui é a da cautela.
Mas isso não quer dizer que você não tenha a chance de ter um parto normal se a data prevista do parto chegar e nada tiver acontecido.
Você pode conversar com o obstetra para ver se seu corpo está nas condições ideais para uma indução do parto vaginal, antes de partir direto para uma cesariana.
Nas últimas consultas do pré-natal, que costumam acontecer uma vez por semana, o obstetra provavelmente vai fazer um exame de toque para ver como está seu colo uterino, se há alguma dilatação. É um exame rápido mas razoavelmente desconfortável.
Dependendo do caso, o médico pode sugerir fazer o exame de forma um pouco mais invasiva, para ver se ajuda a provocar o trabalho de parto.
Não é incomum ter algum pequeno sangramento depois desse tipo de exame.
Desde que seja um escape bem pequeno de sangue, não há com o que se preocupar.
Você e o médico também vão conversar sobre o que fazer se o trabalho de parto não começar naturalmente até a data prevista para o parto.
São três opções:
- Esperar mais um pouco.
Nesse procedimento, você será acompanhada bem de perto, indo à consulta a cada dois ou três dias, e passando por exames para verificar as condições do bebê, como a ultra-sonografia, que detecta os níveis de líquido amniótico, e a cardiotocografia, que registra os batimentos cardíacos do bebê, junto com suas contrações, por alguns minutos. - Induzir o parto normal, na maternidade, com o uso de hormônios.
As chances de a indução dar certo dependem das condições de seu colo uterino.
Mas, se ela não funcionar, o máximo que pode acontecer é você ser submetida à cesariana depois de algumas horas de trabalho de parto. - Fazer a cesariana.
.
Pense bastante na decisão. Converse com outras pessoas além do médico, informe-se sobre os tipos de parto, faça todas as perguntas que precisar. Você pode esperar um dia ou dois para decidir o que fazer.
Parto cesárea
– Como é feita a cesárea? É verdade que o médico abre oito camadas de tecido da barriga?
É isso mesmo: na técnica mais usada, o cirurgião corta a pele, a gordura subcutânea, a aponeurose (invólucro ao redor da musculatura abdominal), o músculo, o peritôneo parietal (membrana que forra a parede abdominal), o peritôneo visceral (que reveste as vísceras), a parede uterina e a bolsa das águas para chegar ao bebê.
Tanto a incisão da pele quanto a do útero são feitas de forma transversal.
Após romper a bolsa, o médico retira o bebê e verifica sua oxigenação.
Em seguida, ele corta o cordão umbilical e o pequeno é levado ao neonatologista.
Depois, retira manualmente a placenta e limpa e toda a cavidade uterina dos tecidos que se formaram na gravidez.
Só depois disso tudo, ele começa a fechar as camadas, terminando com a sutura da pele.
– O que é o coeficiente Apgar?
É aquela nota que os bebês recebem logo ao nascer. Criado pela anestesista inglesa Virginia Apgar na década de 1950, o índice avalia cinco características do recém-nascido no primeiro e no quinto minuto de vida. O objetivo é checar sua vitalidade e como anda sua oxigenação fetal.
Os cincos aspectos avaliados são: a cor da pele, a frequência cardíaca, o esforço respiratório, o tônus muscular e como o bebê responde a estímulos.
Cada um deles recebe uma nota de 0 a 2.
Se a soma dos pontos resultar em uma nota entre 7 e 10, a criança é considerada normal.
Um resultado menor do que 6 sugere que ela sofreu consideravelmente durante o parto ou mesmo antes dele e o neonatologista deve tomar medidas imediatamente.
Claro que 10 é sempre música para os ouvidos dos pais, mas 8 ou 9 também são ótimas avaliações.
Um parto mais complicado ou prematuro e até medicação para dores tomadas pela mãe podem mascarar as notas, não retratando exatamente as condições reais do bebê, mas, no geral:
- Avaliação entre 8 e 10 mostra crianças em estado de saúde de ótimo a excelente, que provavelmente não vão precisar de cuidados extras.
- Avaliação entre 5 e 7 indica estado regular e pode haver necessidade de ajuda de aparelhos para respirar.
O médico talvez massageie vigorosamente a pele do bebê ou dê a ele um pouco de oxigênio. - Avaliação abaixo de 5 aponta bebês em condições que exigem auxílio médico especial.
.
Você pode perguntar ao médico na sala de parto qual foi a nota do seu bebê. Se a primeira não tiver sido muito alta, não se desespere, porque a segunda, depois de cinco minutos, costuma ser maior e mais tranquilizadora, já que a criança se recupera rápido do estresse do parto. Em caso de dúvidas, converse com o pediatra.
Trata-se de um método simples e eficiente de medir a saúde de seu recém-nascido e de determinar se ele precisa ou não de alguma assistência médica imediata. Ele é rápido, indolor e, certamente, vai tranquilizar você. Na verdade, é bem possível que o médico faça a avaliação do bebê sem que você nem note.
A maioria das crianças nasce em boas condições de saúde, mas, caso seu recém-nascido precise de algum auxílio médico, será melhor saber o quanto antes para começar o tratamento.
Este procedimento passou a ser rotineiro após os partos desde que a anestesiologista Virginia Apgar o desenvolveu, em 1952.

Ela foi uma líder em vários campos da anestesiologia e, efetivamente, foi a responsável pela criação do que viria a ser a neonatologia.
Para o público em geral, ela foi mais conhecida como a responsável pelo desenvolvimento do Índice de Apgar, um método de avaliação de saúde de recém-nascidos que reduziu drasticamente a mortalidade infantil em todo o mundo.
A Dra.
Apgar jamais se casou e faleceu aos 65 anos no Columbia-Presbyterian Medical Center.
O teste de Apgar prevê problemas de saúde futuros?
Não, embora no passado os especialistas tenham chegado a acreditar que sim. Uma das teorias sugeria que se a nota de um recém-nascido permanecesse baixa aos cinco minutos de vida, isso indicava probabilidade de ele ter problemas neurológicos. Estudos mais recentes, porém, rejeitaram essa teoria.
Sozinhas, as notas individuais não preveem o estado de saúde futuro de uma pessoa, seja bom ou ruim.
A vantagem do teste é sua simplicidade: ele é facilmente realizado e mede com rapidez e precisão a saúde de um bebê nos primeiros momentos da vida fora do útero – nada mais, nada menos.
– Quanto dura a cirurgia?
Isso varia de médico para médico e de caso a caso. Numa cesárea sem intercorrências, a duração costuma ficar entre 40 minutos e uma hora.
– Quais as possíveis complicações de uma cesárea? Como preveni-las?
Basicamente são as mesmas do parto normal, somados alguns outros riscos por se tratar de um procedimento cirúrgico. Entre eles, lesões de órgãos como a bexiga e os ureteres e até mesmo a laceração da incisão uterina.
Tudo isso, claro, é evitado quando a operação é realizada por um bom médico e com o uso profilático de antibióticos, que entram em cena para barrar eventuais infecções.
Se a cesariana for executada sem quaisquer complicações, as feridas no abdômen cicatrizam passados cinco a sete dias depois dos pontos exteriores serem removidos.
Na primeira semana, as potenciais complicações são o desenvolvimento de infecções na zona das cicatrizes, contusões na cavidade abdominal e similares.
Se as feridas não cicatrizarem corretamente podem formar-se abcessos nos gânglios linfáticos. Os abcessos à superfície podem arrebentar e liberar pus, mesmo que as feridas pareçam estar cicatrizadas. Se os abcessos não arrebentarem sozinhos, terão que ser drenados cirurgicamente.
É aconselhável não esforçar os músculos abdominais durante as primeiras seis semanas.
Em todo o caso, as mães que façam cesariana podem cuidar dos seus bebés da mesma maneira que as restantes mães.
As feridas cicatrizam normalmente passadas seis semanas, mas pode demorar mais tempo a sarar, variando de mulher para mulher.
– Como é o pós-parto de uma cesárea?
O puerpério, ou pós-parto, é o período que se inicia após a dequitação (saída da placenta) e termina com a primeira ovulação da mulher.
O puerpério é dividido em três fases:
- Puerpério imediato (do primeiro ao décimo dia).
- Puerpério tardio (do décimo ao quadragésimo quinto dia).
- Puerpério remoto (além do quadragésimo quinto dia, até retornar a função reprodutiva da mulher).
Após o parto normal, a mulher já pode andar e comer, mas a mamãe não deve se levantar sozinha, pois perdeu muito sangue durante o parto e isso pode fazer com que a pressão arterial caia e cause até desmaios.
Já no parto cesária, a mulher deve permanecer em repouso na cama já que realizou um procedimento cirúrgico. Mas não por muito tempo, pois permanecer deitada no leito por muito tempo aumenta o risco de trombose no período pós-parto. É recomendado que a mamãe levante somente com auxilio da enfermagem após 12 horas do parto.
A alimentação após a cesariana é iniciada gradualmente após 6 horas.
Normalmente, a paciente já começa a se alimentar e a andar depois de oito a 12 horas (6 horas após o parto normal). Mas vale dizer: a maioria das mulheres que passa pela cirurgia sente dor nos primeiros dias.
Devemos estimular que a puérpera (nome que designa a mulher que acabou de dar à luz) levante precocemente de seu leito, se houver condições, entre 8 e 12 horas após o parto).
Andar precocemente melhora o funcionamento dos intestinos e da bexiga e evita complicações trombo-embólicas, ou seja, a coagulação do sangue dentro das veias, o que pode acontecer, principalmente nas pernas.
A alta hospitalar acontece a partir de 48 horas do parto normal e 72 horas após a cesariana se tudo ocorrer bem, e se obstetra, neonatologista e pais estiverem de acordo. Exercícios pré e pós-natal orientados são fundamentais para o mais rápido estabelecimento da mulher.
– Por que a barriga parece ficar mais flácida após a cesárea e demora mais para voltar ao normal? Aliás, em quanto tempo a barriga volta ao normal?
Isso não é verdade. A barriga pode ficar flácida em ambos os tipos de parto – ou não. Isso depende muito mais de como a mãe se preparou durante a gravidez para fortalecer a musculatura abdominal. Em geral, em seis meses a mulher volta a ter a barriga de antes, tanto após a cesárea quanto no parto normal.
Mas isso também depende do estímulo precoce do abdômen.
Durante todo o período de gestação, o aumento de peso da mamãe varia em torno de 10 a 14 quilos.
O ideal é fazer uma dieta baseada em alimentos de baixo índice glicêmico, ou seja, alimentos com baixo nível de açúcar É importante lembrar também que o acompanhamento regular de um médico é essencial, pois sem os conselhos de um especialista, é possível que o aumento de peso seja maior do que o necessário, o que vai trazer ainda mais dificuldade na briga contra a flacidez.
O mais importante na alimentação de uma mamãe que procura evitar a flacidez é comer alimentos que combatem os radicais livres, afastar-se das gorduras saturadas e ter no cardápio alimentos que contribuem para melhorar o tônus muscular! Para conseguir isso tudo, você precisa fugir dos alimentos com alto índice de açúcar (massas, doces e frutas gordurosas – como manga e abacate).
Os carboidratos de baixo índice glicêmico estão liberados(frutas, hortaliças, legumes, etc).
É fundamental a mamãe ingerir os chamados antioxidantes que contém vitaminas A, C, E e os carotenoides. Essas substâncias podem ser encontradas em alimentos verdes, amarelos, frutas cítricas, grãos, tomate, cenoura, folhas em geral, leite, peixes e carnes. Tire da sua alimentação alimentos como os enlatados, biscoitos e salgadinhos.
Não deixe de ingerir proteínas! Além da carne, você também pode encontrá-la em menores quantidades em cereais, feijões e alguns legumes e folhas.
O colágeno, substância responsável pela elasticidade da pele, pode ser encontrado em quantidade significativa na gelatina e contribui para fortalecer os tecidos! Por fim, não se pode esquecer da hidratação do corpo! Beba muita água.
A dica principal na hora de evitar a flacidez é simples: uma dieta balanceada durante o período de gestação. A prática de alguns exercícios é também uma grande aliada das mamães saudáveis. A flacidez é basicamente pele sobrando, após o efeito sanfona, para fugir da flacidez não permita o aumento exagerado de peso.
– É possível fazer exercícios para a barriga logo no início?
Não só é perfeitamente possível, como recomendado. É mito pensar que as mulheres que passaram por uma cesárea não podem forçar a barriga porque estão doloridas ou usando cinta. Esse conceito está mudando muito hoje em dia. Os médicos tendem a aconselhar exercícios abdominais precocemente. Mas voltar à academia, bem, aí só após um mês.
A mulher que enfrentou um parto normal pode começar a trabalhar os músculos da barriga logo que volta para a casa, sempre sob a orientação médica.
Um exercício simples e eficiente é o abdominal, em intensidade bem leve.
Deite no chão, de barriga para cima, dobre os joelhos e apoie bem as costas no solo.
Com as mãos na nuca, flexione suavemente o tronco, levantando a cabeça e tirando apenas os ombros do chão.
Procure cadenciar os movimentos com a respiração.
Faça três séries de 15 abdominais, com intervalos, uma vez por dia.
A recuperação de um parto é lenta. A mulher precisa aguardar até que seu corpo volte a ser o que era antes da gravidez para pegar pesado na malhação. E também se organizar diante da nova vida, agora com um filho pequeno. Cabe ao médico liberar ou não os exercícios.
Em geral, os primeiros dez dias são de pura adaptação, com atenção quase exclusiva ao bebê.
Ainda não é hora de suar a camisa.
Esse aviso vale, principalmente, para quem se submeteu a uma cesariana.
Somente após 30 a 45 dias é possível retomar, devagarzinho, algumas atividades mais leves.
Em aproximadamente 60 dias – no máximo em 90 -, a mulher costuma estar fisicamente pronta (cada uma tem o seu tempo) para voltar ao treino a que estava acostumada antes de engravidar.
Quando o bebê completa 6 meses de vida, torna-se mais independente e a mãe pode dedicar mais tempo a si.
– Em quanto tempo pode-se dirigir?
Não importa se o parto foi normal ou cesárea: recomenda-se pegar no volante só após dez dias. A restrição, na verdade, está muito mais ligada às perdas de sangue, que podem deixar a mulher fraca, com tonturas. A maioria dos obstetras autoriza a mamãe a voltar ao volante somente 20 dias após um parto vaginal e 30 dias após uma cesariana.
Isso porque o movimento de pisar nos pedais exige muito da musculatura do períneo e a do abdome, podendo prejudicar a cicatrização.
Além disso, como a mobilidade vai estar mais lenta devido à limitação provocada pela dor, pode aumentar o risco de acidentes.
Que seja, então, usado o bom senso na hora de dirigir!
– E fazer atividade física?
Exercícios abdominais superiores, perineais ou para a musculatura das pernas e dos braços podem começar já no pós-operatório imediato. Mas voltar à academia somente após um mês – seja qual for o tipo de parto.
Antes de mais nada é importante ressaltar que puérperas (o nome técnico para mulheres que deram à luz) que exageram na quantidade de atividade física, fazendo mais de uma hora de exercício aeróbico por dia, têm grande chance de diminuir a produção de leite e prejudicar a amamentação.
Após o parto normal, que tem recuperação rápida, pode-se voltar a atividades físicas em 15 dias, mas sempre converse com o seu médico antes, porque cada caso é um caso. Costuma-se liberar caminhada, corrida, musculação leve, abdominal, alongamento, ioga e Pilates, se não houver complicações do parto.
Se você já fazia atividade física durante a gravidez, poderá retomar os exercícios mais rápido, em caso de parto normal.
Já depois da cesariana, que tem recuperação mais lenta, um mês depois da cirurgia pode-se voltar a fazer atividades físicas leves e que não forcem muito a musculatura abdominal: caminhadas leves a moderadas, alongamento de braços e pernas.
Entre 40 e 60 dias do parto cesáreo, dependendo da recuperação de cada paciente, pode-se voltar às demais atividades como corrida, musculação, Pilates, ioga, ginástica localizada.
Tanto no parto normal como na cesárea não se deve iniciar esportes na água (natação, hidroginástica) antes da liberação do obstetra, que será ao redor de 30 a 45 dias do parto, quando o colo uterino já estará bem fechado, evitando o risco de infecções.
Para ambos os tipos de parto, após o período de repouso recomendado, é interessante conseguir combinar atividades aeróbicas com atividades que alonguem e tonifiquem a musculatura abdominal, pois quanto mais cedo se começa a trabalhar a região abdominal maior a chance de que a barriguinha volte para o lugar.
Veja um exemplo de combinação para depois que o médico tiver liberado: 45 minutos de caminhada ao ar livre ou na esteira três vezes por semana e mais 45 minutos de Pilates duas vezes por semana.
– E ter relações sexuais?
O ideal é esperar 40 dias, tempo necessário para que o corte esteja cicatrizado por completo. As primeiras relações devem ser mais cuidadosas, pois a vagina tende a ficar menos lubrificada. A maioria dos casais tende a considerar sexo apenas a relação genital. Mas não é bem assim, principalmente em uma fase em que a mulher se recupera de um parto.
Tão importante quanto a cópula em si é o enamorar-se.
A dica aqui é abusar de abraços, beijos e carícias.
Dar as mãos sempre que possível, não poupar afagos, trocar galanteios e provocações, enfim, manter acesa a chama que une o casal.
É claro que estão ambos exaustos, mas reserve alguns instantes para esses jogos de sedução, na hora do banho, no momento de dormir ou mesmo na cozinha, de surpresa.
E deixe que o clima vá esquentando no decorrer das semanas, sem pressa.
O parto normal permite uma retomada mais precoce das atividades sexuais, sem muito desconforto vaginal e dores. Já a cesariana requer um tempo adicional para o pós-operatório, o que significa de 60 a 90 dias sem uma relação completa. Agora, mais importante do que o prazo é o desejo do casal de realizar a primeira transa após o parto.
– Quando posso me levantar?
A mulher que acaba de dar à luz deve andar o quanto antes. Isso melhora o funcionamento do intestino e da bexiga e evita complicações tromboembólicas – quando o sangue coagula dentro das veias, principalmente nas pernas.
Após o parto normal, a mulher já pode andar e comer, mas a mamãe não deve se levantar sozinha, pois perdeu muito sangue durante o parto e isso pode fazer com que a pressão arterial caia e cause até desmaios.
Já no parto cesária, a mulher deve permanecer em repouso na cama já que realizou um procedimento cirúrgico. Mas não por muito tempo, pois permanecer deitada no leito por muito tempo aumenta o risco de trombose no período pós-parto. É recomendado que a mamãe levante somente com auxilio da enfermagem após 12 horas do parto.
A alimentação após a cesariana é iniciada gradualmente após 6 horas.
– Quando o intestino volta a funcionar?
Não se assuste se ele demorar um pouco para voltar ao normal. Principalmente nos casos de cesárea, sempre fica uma pequena quantidade de sangue dentro do abdômen que dificulta o movimento do intestino. Após o parto o intestino da mulher fica mais lento e o aumento do volume da barriga é decorrente do acúmulo de gases.
Esse acúmulo é intensificado caso a via de parto tenha sido cesárea, pois além das alterações hormonais, há o trauma da cirurgia propiciando uma lentidão acentuada do trânsito intestinal.
Isso costuma melhorar bastante após uma semana e o intestino volta ao normal em seis a oito semanas.
O hábito intestinal deve ser semelhante ao hábito que a mulher tinha durante a gestação, que costuma ser um intestino mais obstipado. Para melhorar, uma boa dica é a caminhar e se movimentar para estimular o intestino a funcionar. Massagens na barriga, ter uma dieta rica em fibras e tomar muita água também ajuda, principalmente nos primeiros dias.
– E quando a bexiga volta ao normal?
Fica difícil urinar após a anestesia. Por isso, instala-se uma sonda durante a cesariana, que é retirada após 12 horas. Mesmo assim, ainda pode demorar um pouco para a mulher fazer xixi – e as primeiras vezes costumam ser um pouco doloridas. Pode ocorrer incontinência urinária devido a lesões traumáticas nos primeiros dias após o parto.
O controle será readquirido com a ingestão de muito líquido e exercícios.
Se tiver dores, dificuldade ao urinar ou necessidade de urinar com freqüência, deve procurar assistência médica.
– Quando o útero volta ao seu tamanho?

As contrações podem acentuar-se durante a amamentação, provocadas pela estimulação da sucção dos mamilos.
Geralmente, em seis semanas ele está como antes da gravidez.
Nas primeiras 24 horas após o parto, graças às vigorosas contrações, ele já está na altura do umbigo.
Durante a gestação, ele cresce 50 vezes o seu tamanho normal e, após o nascimento do bebê, começa a se contrair naturalmente aos poucos, o que pode gerar cólicas, principalmente durante a amamentação.
Depois do nascimento do recém-nascido, o útero ainda mantém a sua contração para impedir que os vasos sanguíneos abertos depois da expulsão da placenta- provoquem uma hemorragia, perigosa para a mãe.
Depois do parto o útero tem uma forma redonda e é mais consistente, devido a que está a começar a contrair-se. Mede cerca de 20 cm e pesa entre 900 g e 1 kg. No transcurso dos posteriores dias, o útero vai reduzindo até alcançar o seu tamanho (pode oscilar de 6 a 9 cm e a profundidade ou espessura, entre 2 a 3 cm) e peso normais (entre 25 g e 90 g).
– Por que há um sangramento que parece menstruação depois do parto?
Você vai ter a sensação de que está menstruada para sempre, mas é assim mesmo – pelo menos nas primeiras duas ou três semanas o útero sangra. Na verdade, é a área onde a placenta estava colada que despeja o sangue e pedaços de tecido, até se cicatrizar. São os chamados lóquios. Não há nada de errado nesse tempo longo.
Só não podem ter cheiro forte ou ruim.
A cicatriz da área de inserção placentária dentro do útero (área sangrante) é responsável pela presença de um constante fluxo de líquidos através da vagina no período puerperal, denominados de lóquios. No início os lóquios são bem vermelhos, depois tornam-se mais claros e a seguir amarelados. Desaparecem lá pela sexta semana.
Portanto, nas primeiras 2 a 3 semanas é normal apresentar um sangramento semelhante ao da menstruação, que depois vai se tornando claro e amarelado , até parar.
É comum nos 2 ou 3 dias que seguem o parto a presença de cólicas, principalmente durante a amamentação, que são a tradução de contrações vigorosas do útero, com o intuito de acelerar a involução desse órgão.
– Por que dizem que amamentar dói mais em quem fez cesárea?
A amamentação é uma poderosa ajuda para o útero voltar ao tamanho normal e evitar hemorragias. Isso porque, ao dar de mamar você libera hormônios que estimulam as contrações do órgão – e, especialmente quando se passou por uma cirurgia, isso pode ser um pouco dolorido no início. A sensação é a mesma das cólicas menstruais.
– Quando vou voltar ao meu peso normal?
Isso depende do quanto você engordou na gravidez. Estima-se que a mulher perca cerca de 5,5 Kg logo após o parto – que seria a soma do peso do bebê, mais a placenta e o líquido amniótico, além da involução do útero. Outros 4,5 kg serão eliminados nas seis semanas seguintes.
O restante é o excedente que você deverá perder, com ginástica, dieta adequada e muita disciplina.
Imprevistos no parto que podem acontecer
– Qual o poder de decisão da mulher sobre como será seu parto?
Aqui há que se ponderar dois aspectos: a vontade e a segurança de cada uma. A indicação do parto é médica, por excelência. Só isso já deixa claro a necessidade de haver um excelente relacionamento entre a grávida e seu obstetra. A mulher deve confiar que ele está tomando a decisão correta ao indicar o tipo de procedimento.
É bastante comum um trabalho de parto iniciar bem, com tudo favorável a um parto normal, e alguma complicação obrigar a uma cesárea de emergência.
A mulher tem de estar convicta de que seu médico está apto a reconhecer a necessidade da mudança de rota.
– Dá para virar um bebê sentado?
É até possível. É quando se apela para as chamadas manobras de versão, que podem ser externas ou internas. Cá entre nós, são cada vez menos recomendadas hoje em dia. Nelas, o médico faz o reposicionamento manual do bebê.
Mas atenção: podem ser extremamente dolorosas e só devem ser realizadas por um profissional muito bem treinado e habilitado – no caso de manobras externas, sempre no momento em que o bebê está pronto para nascer, nem sequer um minuto antes.
Algumas grávidas, porém, não são candidatas ao procedimento.
O médico precisa avaliar uma série de condições, como a posição exata do bebê e da placenta, para afastar riscos como sangramentos e até mesmo o descolamento da placenta.
As manobras internas são um pouco diferentes, porque são realizadas durante o parto.
– O que acontece se os médicos notam mecônio no líquido na hora do parto?
Quando a gestação começa a ficar prolongada, o bebê pode liberar suas primeiras fezes ainda no útero – o chamado mecônio. Sua presença sinaliza sofrimento fetal, que é facilmente apontado por um aparelho chamado cardiotocógrafo. Ele é responsável por monitorar as condições do bebê. Ao menor sinal de sofrimento, o médico parte para uma cesárea.
– Como chegar ao parto com todos os riscos de complicação sob controle?
Em primeiríssimo lugar, você deve ter um bom relacionamento com seu médico. É ele quem vai indicar todos os exames e procedimentos necessários – e é preciso que você confie que ele esteja fazendo a coisa certa. Isso inclui pelo menos 14 consultas no pré-natal – sendo que, no último mês, elas devem ser semanais.
E, no mínimo, um ultrassom no primeiro trimestre, outro no segundo e outro ainda no terceiro trimestre.
Tipos de parto
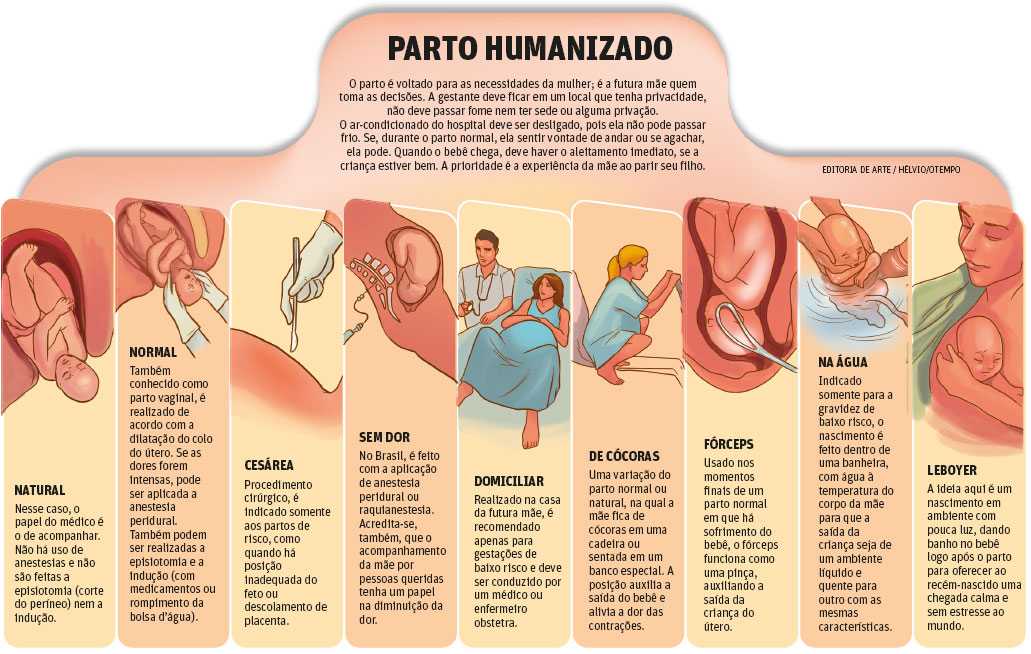
– O que é o parto Leboyer?
Na década de 1960, o francês Frederick Leboyer lançou a obra Pour une Naissance Sans Violence, que iniciou um movimento em defesa de uma forma menos violenta de nascer.
O objetivo era tornar o parto mais tranquilo para o bebê, com pouca luz, silêncio, massagem nas costas em lugar da tradicional palmada para abrir seus pulmões, banho perto da mãe e amamentação precoce.
Mas esse conceito em prol da criança não trouxe grandes mudanças para a mãe, que continuava parindo deitada, de costas, normalmente com as pernas presas.
Vantagens:
- O bebê é colocado num berço ao lado da cama da mãe, o que favorece a amamentação, diminui o estresse do bebê e aumenta o vínculo afetivo com os pais.
- Segundo pesquisadores, as crianças que nasceram desse parto se tornaram mais seguras, autônomas precocemente e mais equilibradas emocionalmente.
.
Desvantagens:
- Esse tipo de parto deixa a mãe um pouco “esquecida”, na medida em que toda atenção é dirigida aos cuidados com o recém-nascido. Assim como num parto comum, a gestante geralmente está deitada de costas, pernas em estribos e a episiotomia é usada quase que de rotina.
- A colocação do berço no quarto da mãe favorece a contaminação do bebê por infeções trazidas pelos adultos que tenham contato com ele.
- Uma das maiores desvantagens é que nem todo hospital possui equipe capacitada para esse tipo de assistência.
– Por que algumas mulheres querem um parto na água?
Foi na França que o obstetra Michel Odent começou a usar a banheira com água morna para aliviar as parturientes. O método ganhou o mundo, pois estudos mostram que ele, de fato, pode aliviar a tensão e a dor. O líquido quentinho estimularia a irrigação sanguínea, diminuiria a pressão e favoreceria o relaxamento muscular.
Assim as dores ficariam mais suportáveis e a dilatação seria facilitada.
– Quais as vantagens do parto de cócoras?
Não à toa, desde tempos ancestrais mulheres buscam essa posição instintivamente na hora de dar à luz. E vários estudos mostram que o parto de cócoras é mais rápido e mais cômodo graças à ajuda da gravidade. A postura alarga a pélvis, aumentando o diâmetro para a saída do bebê – o que diminui a necessidade de episiotomia.
Além disso, garante melhor oxigenação à criança, pois o peso do útero não comprime a veia cava da mãe, responsável por transportar o oxigênio.
– Qual a diferença entre o parto normal e o parto natural?
Tradicionalmente, quando uma mulher tem indicação para o parto normal, e é admitida em uma maternidade, são utilizados procedimentos de rotina para a sua realização,tais como: tricotomia (raspagem dos pelos), punção venosa e administração de ocitocina, enema ou clister, repouso no leito, jejum,rompimento artificial das membranas amnióticas, parto na posição litotômica, excesso de manuseio perineal durante o período expulsivo, manobra de Kristeller e a proibição da presença de um acompanhante, dentre outros.
Nem sempre as orientações são oferecidas à mulher e seus familiares, e o ambiente vivenciado nesta experiência é o hospitalar, com luzes fortes, pessoas transitando e conversando, falta de privacidade, ar condicionado.
Desta forma, o que deveria ser “normal” acaba tendo muitas vezes o excesso de intervenções e medicalização.
O parto passa de sua normalidade a um evento repleto de procedimentos e interferências realizadas de forma rotineira e, muitas vezes, desnecessária.
O parto natural é basicamente um parto normal – só que sem nenhuma intervenção, como anestesia, episiotomia e mesmo indução. O médico, ou a parteira, apenas acompanha e monitora a mãe e o bebê no hospital ou em casa. A mulher, no caso, é a agente de todo o processo.
O Parto Natural com atendimento Humanizado não tem intervenção de medicamentos, ou seja, o parto acontece naturalmente.
As atitudes dos profissionais envolvidos neste parto também são fundamentais, e devem respeitar o tempo, limites, desejos, anseios e expectativas de cada mulher durante todo acompanhamento do trabalho de parto do parto.
– O que faz uma doula?
Do grego “mulher que serve”, a palavra doula hoje é sinônimo de alguém que acompanha a mãe antes, durante e depois do parto, dando suporte físico e emocional.
Ela não faz absolutamente nenhuma intervenção médica, mas ajuda a tranquilizar a mulher por meio de massagens, dando informações sobre procedimentos, indicando formas de aliviar a dor e, eventualmente, suavizando um ambiente mais frio do ponto de vista emocional.
Há estudos que mostram o impacto positivo da presença de doulas, com menor incidência de cesáreas, do uso do fórceps, de analgesias e de episiotomias.
Antigamente o nascimento humano era marcado pela presença experiente das mulheres da família: irmãs mais velhas, tias, mães e avós acompanhavam, instruíam e apoiavam a parturiente e recém mãe durante todo o trabalho de parto, o próprio parto e os cuidados com o recém-nascido.
Atualmente os partos acontecem em ambiente hospitalar e rodeado por especialistas: o médico obstetra, a enfermeira, o pediatra… cada qual com sua especialidade e preocupação técnica pertinente.
O cuidado com o bem estar emocional da parturiente acabou ficando perdido em meio ao ambiente impessoal dos hospitais, tendendo a aumentar o medo, a dor e a ansiedade daquela que está dando a luz e consequentemente aumentando as complicações obstétricas e necessidade de maiores intervenções.
A doula veio justamente para preencher esta lacuna, suprindo a demanda de emoção e afeto neste momento de intensa importância e vulnerabilidade. É o resgate de uma prática existente antes da institucionalização e medicalização da assistência ao parto, e que passa a ser incentivada agora com respaldo científico.
Os resultados deste apoio vêm trazendo revelações surpreendentes na redução das intervenções e complicações obstétricas, bem como facilitando o vínculo entre mãe e bebê no pós-parto.
– Afinal, o que é parto humanizado?

Para o Ministério da Saúde, significa que toda gestante tem direito de passar por pelo menos seis consultas de pré-natal, ter vaga garantida em hospital e acompanhante na hora do parto.
A Organização Mundial da Saúde, por sua vez, preconiza algumas medidas que devem ser fortemente estimuladas, como o respeito à escolha da mãe sobre a posição em que quer ficar durante do trabalho do parto e na hora de expulsar o bebê, o contato precoce entre mãe e filho e amamentação na primeira hora de vida.
Segundo defensores da prática, o parto humanizado dá oportunidade de o feto vir ao mundo com o mínimo de interferências mecânicas, com isso, o evento do nascimento é, sem dúvidas, mais humano e acolhedor. A “humanização”, em tese, se refere à redução do sofrimento de um paciente, e isso o parto hospitalizado já consegue.
O grande ponto do parto humanizado é reduzir a quase zero infecções e problemas decorrentes do parto, além de promover uma atmosfera mais afetuosa, para mãe e bebê.
Além disso, a intervenção cirúrgica gera uma falta de estimulação fisiológica adequada, fundamental para o desenvolvimento do feto, ou seja, a vida humana tem seu início marcado por forte estresse e violência, porque não dizer?
De outro modo, o parto humanizado faz com que a mãe tenha a vivência integral do momento, fazendo com que participe ativamente do processo, observando, interagindo, se esforçando.
A ideia do parto humanizado, então, se relaciona ao fato de que os eventos fisiológicos são quase perfeitos, com poucos casos de reações adversas, pela prática.
Nesse tipo de procedimento diferenciado, a própria medicina – representada pela obstetrícia – não interfere diretamente no parto, mas sim, apenas acompanhando cada etapa da geração de uma nova vida.
Outras dúvidas
– Como é a aplicação da anestesia peridural?
Esta anestesia é aplicada na região da coluna e é administrada de maneira diferente para cada tipo de parto. Além de você e seu acompanhante estarão também na sala de parto, um obstetra, o auxiliar dele (que também é um obstetra), o anestesista, a enfermeira obstétrica, o neonatologista e a instrumentadora, então fique tranquila!
Devido à possibilidade (rara) de complicações, a anestesia peridural sempre deve ser feita num hospital. O paciente deve deitar-se em decúbito lateral, com o pescoço e os joelhos dobrados, procurando atingir o tórax, numa posição fetal (posição em que fica o feto dentro da barriga).
A aplicação pode também ser realizada com o paciente assentado, recurvado em direção ao peito, joelhos fletidos e abraçados em direção ao peito.
O médico decidirá a melhor postura, levando em conta as condições clínicas do paciente.
A anestesia peridural (ou epidural) é um tipo de anestesia aplicada no espaço peridural da coluna vertebral, sem perfurar a duramáter (membrana que envolve o cérebro e a coluna) e, portanto, sem atingir o líquor (líquido que banha o cérebro e a medula espinhal).
Ela mantém a pessoa acordada, mas torna insensível a parte inferior do corpo, normalmente até o umbigo.
A anestesia peridural pode também ser aplicada a nível torácico, produzindo efeitos anestésicos em outras regiões do corpo.
Ela pode ser utilizada em cirurgias de pequeno porte nas partes anestesiadas, como em cirurgias dos pés, pernas, períneo e também em partos vaginais, por exemplo, quando é muito usada.
O local de aplicação da anestesia, a técnica a ser utilizada, a dosagem de anestésico e o tipo de agulha utilizada devem ser escolhidos de acordo com as condições do paciente e do tipo de procedimento cirúrgico a ser realizado.
Diferentemente da raquianestesia, trata-se de anestesiar apenas as fibras nervosas que conduzem a dor, embora possa acontecer de o anestésico impedir a movimentação das pernas.
Geralmente é associada a uma sedação para evitar o desconforto da cirurgia.
Quando usar a anestesia peridural: A anestesia peridural pode ser usada para cirurgias de pequeno porte, mas é muito comumente utilizada no parto normal ou no parto cesariano. Ela retira as dores das contrações, embora essas continuem a acontecer normalmente, e a gestante mantém seus movimentos, o que ajuda na hora do parto.
Ela não ocasiona nenhum malefício para o bebê.
Quando não usar a anestesia peridural: A anestesia peridural não deve ser utilizada em pessoas com infecções no local da punção, com hipertensão endocraniana, com alteração liquórica, com coagulograma alterado ou com tumores cerebrais.
Quais são as vantagens da anestesia peridural: Do ponto de vista do paciente, a vantagem maior parece ser o fato de não ocorrer perda da consciência, permitindo que o paciente acompanhe o procedimento médico que está sendo realizado.
Uma das vantagens da anestesia peridural em relação à raquianestesia é a menor ocorrência de dores de cabeça e a maior precisão na aplicação.
Em alguns casos, a anestesia dura mais do que o procedimento cirúrgico realizado, evitando assim as dores pós-cirúrgicas.
Ela também reduz as infecções pulmonares e as tromboses nas pernas por falta de mobilidade, que podem ocorrer em outras cirurgias.
Quais são as desvantagens da anestesia peridural: Em geral, há um tempo de espera maior entre a aplicação da medicação e o efeito anestésico. Esse efeito é um pouco menor do que com as raquianestesias, por exemplo, o que exige o uso de maior quantidade de anestésico, com maiores riscos de intoxicações.
A anestesia peridural não deve ser aplicada, ou ser aplicada com cuidados especiais, em pessoas com desvios da coluna ou que tenham sofrido cirurgias prévias na coluna vertebral.
Também não deve ser usada em cirurgias de duração maior que três horas.
Quais são os efeitos colaterais da anestesia peridural: Pode ocorrer, de forma rápida e transitória, queda da pressão arterial; náuseas e vômitos; tremores; dores nas costas e dores de cabeça. As alergias aos anestésicos são muito raras.
É recomendável permanecer deitado, hidratar-se bem e usar os analgésicos recomendados pelo médico.
Podem ocorrer, eventualmente, infecções ou sangramentos e uma síndrome neurológica transitória em razão da compressão medular durante a anestesia ou a posição forçada no leito.
Quais são os riscos da anestesia peridural: Aplicada corretamente, por um profissional experiente, a anestesia peridural quase não tem riscos. Deve ser evitada em pacientes que tenham tatuagens no local da punção pela possibilidade de que a agulha conduza fragmentos de tinta para o interior do corpo, causando inflamações.
As intoxicações por doses elevadas de anestésico podem causar gosto metálico na boca, zumbidos, tonteiras, dislalia, tremores, tonteiras, sonolência e convulsões, mas esses sintomas são transitórios.
– Quantos centímetros de dilatação são necessários para o parto normal? Quantas horas levam para se ter uma dilatação total?
A dilatação estará completa quando o colo do útero estiver com 10 cm (corresponde de 4 a 5 dedos de dilatação). Para a preparação do colo do útero até a dilatação total, o tempo pode variar de 10 a 15 horas.