Emergências diabéticas: o que fazer?
A insulina é um hormônio necessário para facilitar a saída da glicose (açúcar) da corrente sanguínea e seu movimento através das membranas celulares e para o interior das células. Sem glicose, as células não podem satisfazer suas necessidades de energia.
Em diabéticos, o açúcar acumula-se na corrente sanguínea, pois não penetra nas células do corpo sem a ação da insulina.
É uma situação paradoxal: o indivíduo diabético apresenta níveis extremamente elevados de açúcar no sangue, mas se ocorre uma depleção – redução ou perda de qualquer substância armazenada em um órgão ou organismo – acentuada do suprimento de açúcar nas células, nas quais são criticamente necessárias, todos os sistemas orgânicos são afetados.
Quando a glicose não chega às células, elas passam a utilizar as proteínas como combustível, roubando massa dos músculos e dos órgãos vitais. Os rins começam a excretá-la para a urina e, em seguida, a eliminar grandes quantidades de água para remover o açúcar do corpo.
O diabetes pode causar complicações em vários sistemas do corpo.
As complicações comuns incluem problemas circulatórios, cegueira (em consequência da degeneração dos pequenos vasos sanguíneos da retina) e problemas do sistema nervoso central, incluindo a ausência de sensibilidade nas mãos e nos pés, esvaziamento retardado do estômago, disfunção sexual e impotência.
Existem dois tipos básicos de diabetes:
Diabetes tipo I: ou diabetes de insulina, em que a vítima tem pequena ou nenhuma capacidade de produzir insulina. Essa condição normalmente aparece na infância (“de início juvenil”) e as vítimas necessitam de injeções diárias de insulina.
Diabetes tipo II: chamado frequentemente de “diabetes de início tardio”, em que a vítima produz quantidade suficiente de insulina, mas não pode utilizá-la.
Essa condição geralmente é controlada com dieta e/ou por meio de medicamentos orais, mas pode evoluir a longo prazo com falências das células ß (beta) levando a necessidade de insulina suplementar.
Outro tipo de diabetes, não permanente, é o diabetes gestacional, que se desenvolve durante a gestação e ocorre quando os hormônios na placenta fazem o corpo resistir à ação da insulina. O quadro é sempre tratado com dieta,embora algumas mulheres necessitem de medicamentos para controlar o problema.
As mulheres com diabetes gestacional tendem a dar à luz a bebês muito grandes.
O problema cessa quando o bebê nasce e pode ou não ocorrer nas gestações subsequentes, mas aumenta o risco de a mulher desenvolver o diabetes tipo II no futuro.
Os indivíduos diabéticos enfrentam uma grave condição física quando a concentração sanguínea de glicose é muito elevada ou muito baixa: ambas as alterações podem levar ao coma e pôr a vida em risco se não forem tratadas imediatamente.
Atendimento de emergência
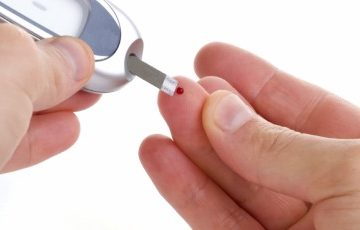
A regra a ser lembrada para o atendimento de emergência de diabetes é simples: na dúvida, dê açúcar. Não causaremos nenhum dano a um indivíduo com hiperglicemia se lhe dermos açúcar. A quantidade administrada é trivial em comparação à aquela que o diabético já apresenta na corrente sanguínea.
No entanto, se não pudermos distinguir entre hiperglicemia e hipoglicemia, devemos dar açúcar ao indivíduo.
Não prejudicaremos uma vítima com hiperglicemia por dar açúcar e provavelmente poderemos salvar a vida de uma vítima com hipoglicemia se lhe dermos açúcar.
o que fazer?
Hiperglicemia – Acionar o serviço médico de emergência (SAMU 192) e, em seguida:
- Monitorar cuidadosamente os sinais vitais em intervalos de alguns minutos.
- Verificar se há sinais de traumatismo craniano ou lesão no pescoço que podem ter ocorrido se a vítima sofreu queda ao perder a consciência.
Se houver quaisquer lesão, fornecer o atendimento apropriado. - Manter as vias aéreas desobstruídas e aplicar a respiração artificial; administrar RCP (ressuscitação cardiopulmonar) se necessário.
- Ficar alerta para vômitos.
Estar preparado para colocar a vítima deitada de lado, com a face voltada para baixo, para prevenir a aspiração e permitir a drenagem. - continuar monitorando os sinais vitais até a chegada da equipe de resgate.
Sinais e sintomas da hiperglicemia
- Tontura
- Hálito adocicado, com odor de frutas ou de acetona
- Respiração laboriosa (respiração difícil)
- Falta de ar exagerada
- Fadiga
- Pulso rápido e fraco
- Dor abdominal intensa, grave e frequente
- Graus variados de responsividade
- Sede intensa
- Irritabilidade
- Febre
- Fraqueza
- Pele quente, seca e vermelha
- Náuseas
- Micção frequente
.
A evolução grave da hiperglicemia é o coma diabético, também conhecido como cetoacidose diabética.
O que fazer?
Hipoglicemia – é uma emergência médica grave que pode causar a morte em pouco minutos.
Ativar imediatamente o serviço médico de urgência (SAMU 192) e, em seguida:
- Se a vítima estiver consciente, administrar suco de laranja com uma ou duas colheres (chá) de açúcar, glicose concentrada, refrigerantes com açúcar, mel ou geleia, doces, balas ou cubos de açúcar a fim de auxiliar no aumento da concentração sanguínea de açúcar.
- Caso ela esteja inconsciente, devem-se manter as vias aéreas desobstruídas e ministrar a respiração artificial, se necessário.
- Se a pessoa estiver inconsciente e for possível fazê-lo no local, colocar glicose instantânea entre a bochecha da vítima e as gengivas.
- Observar se há complicações e tratá-las apropriadamente.
- Continuar a monitorar os sinais vitais até a chegada da equipe de resgate.
Sinais e sintomas da hipoglicemia
- Dor de cabeça
- Ausência de sede
- Pele pálida e úmida
- Sudorese profusa
- Respiração normal ou superficial
- Distúrbios de comportamento
- Fome ocasionais
- Fraqueza ou paralisia de um lado do corpo
- Combatividade
- Nível de consciência reduzida
- Dificuldades de fala
- Tontura, desmaio
- Pressão arterial normal ou baixa
- Convulsões
- Tremulações tremores
- Pulso rápido ou normal
.
Compare as causas, o atendimento de emergência e os sinais da hiperglicemia (coma diabético) e da hipoglicemia (choque insulínico):