Dieta normal para tratar pancreatite
O estudo da Universidade Federal de Juiz de Fora, publicada no American Journal of Gastroenterology, propõe nova abordagem na alimentação de pacientes com a doença e é considerada inovadora.
O Núcleo de Pesquisa em Gastroenterologia da Universidade Federal de Juiz de Fora (UFJF) desenvolveu uma pesquisa que está sendo considerada referência mundial no tratamento da pancreatite aguda leve (PAL). O estudo pode acelerar a cura da doença e reduzir em um ou dois dias o tempo de internação dos pacientes.
Publicado pelo Colégio Americano de Gastroenterologia por meio de um dos principais jornais da área médica no mundo, o American Journal of Gastroenterology, já é considerado referência por propor uma nova abordagem na dieta de pacientes recém-internados com a doença.
O trabalho foi desenvolvido na Faculdade de Medicina da UFJF e liderado pelo diretor da instituição, o médico gastroenterologista Julio Chebli.
A pesquisa foi desenvolvida em quatro anos, sendo os dois primeiros usados para a coleta de dados e o restante para análises e tabulação, reunindo sete pesquisadores da UFJF, entre professores, alunos de pós-graduação e iniciação científica.
Ao todo, foram estudados 210 casos de pacientes selecionados aleatoriamente ao se internar no Hospital Universitário (HU) com os sintomas de PAL, número considerado suficiente para reproduzir um resultado confiável.
Eles chegavam até a unidade pela emergência e relatavam fortes dores abdominais e vômito, foram internados e acompanhados até receber alta.
A pesquisa foi publicada em 2010 e reconhecida pelo Colégio Americano de Gastroenterologia no fim de 2013.
Coordenador do estudo, Julio Chebli explica que começou a estudar os casos depois de reparar que alguns pacientes que estavam internados no HU com dieta restrita ingeriam comidas com teor de gordura trazidas por familiares e não tinham o quadro agravado.
“Cada paciente era avaliado em um período diferente ao longo dos quatro anos de pesquisa.
À medida que ele recebia alta, a participação dele na pesquisa também era encerrada”, afirma Chebli.
Depois de diagnosticada a PAL, a indicação era para internação imediata para tratamento e reabilitação, quando o paciente é submetido a jejum completo, hidratação venosa e analgesia. O processo era mantido dessa forma até que a dor cessasse e o apetite voltasse ao normal, o que ocorria em um período entre três a cinco dias.
Esse era o processo tradicionalmente utilizado pelos hospitais, que havia sido definido com base no funcionamento fisiológico, já que a gordura é vista como a principal responsável por estimular a secreção pancreática, causando entre os médicos especialistas receio sobre a dieta contendo gorduras.
No entanto, análises feitas pelos pesquisadores constataram que o pâncreas no estado de pancreatite aguda já tem inibido o processo de secreção, o que não faria diferença sobre a dieta a qual o paciente seria submetido. “Foi uma observação clínica.
Notamos que eles transgrediam a dieta sem nenhuma alteração, o que se tornou a base do estudo”, acrescenta o pesquisador.
Realimentação com gordura
O trabalho analisou a segurança e a extensão de hospitalização em pacientes realimentados com uma dieta sólida completa com refeição normal iniciada após a PAL, quando comparada a outras dietas mais restritivas, sem componentes de gordura.
Os pacientes foram divididos em três grupos e para um terço deles foi prescrita a alimentação usada tradicionalmente nos casos de pancreatite: primeiro líquida, depois pastosa e, por último, a alimentação normal com gordura.
Para a segunda parte do grupo foi introduzida primeiro a dieta pastosa e, em seguida, a alimentação normal com gordura.
A credibilidade da pesquisa, no entanto, dependia de alguns fatores fundamentais, como que o estudo fosse duplo-cego, quando nem os pacientes envolvidos nem os médicos responsáveis pela medicação e pela alta hospitalar soubessem dos trâmites. Ou seja, nenhuma das partes sabia qual das três dietas estava sendo administrada.
“Eles sabiam que estavam participando de um estudo, mas não sabiam qual método estava sendo seguido.
Somente quando o paciente recebia alta é que ele tinha conhecimento”, explica Chebli.
“O resultado revelou que realmente não houve diferença nos índices de recorrência de dores abdominais durante a realimentação dos pacientes entre os três grupos”, explica. Os pacientes que receberam dieta normal desde o início da realimentação ingeriram mais calorias e teor de gorduras nos dois primeiros dias.
No entanto, nenhum deles apresentou piora do quadro ou recorrência de dores abdominais que fossem diferentes de outros grupos.
Estudo indica economia para sistema de saúde
Para a gastroenterologista e membro da Federação Brasileira de Gastroenterologia (FBG), Maria do Carmo Friche Passos, o resultado apresentado no estudo desenvolvido na Federal de Juiz de Fora propõe uma mudança radical no tratamento da pancreatite aguda leve e, apesar de ser uma pesquisa nova, ser citada no American Journal of Gastroenterology como referência no tratamento é um grande avanço.
“São mudanças recentes que vão trazer uma transformação para o diagnóstico da doença.
A consequência que o estudo trás é de uma boa economia para o sistema de saúde e para o paciente, que tem diagnóstico mais rápido”, afirma.
Maria do Carmo acredita que a novidade ainda demande mais estudos, uma vez que apenas os casos de PAL foram estudados. Ela afirma que existem vários estágios da doença que talvez poderiam se encaixar no mesmo diagnóstico.
“Não fazer o jejum e introduzir uma dieta com gorduras já é um grande avanço, mas talvez o mesmo diagnóstico não pode ser aplicado em casos em que a doença já esteja em um grau mais avançado.
Precisamos de mais estudo na área para complementar a pesquisa”, diz.
Todos saem ganhando
O estudo também foi publicado no Journal of Clinical Gastroenterology, referência para área médica, que destacou a redução do período de internação do paciente com pacreatite aguda leve, sem o aumento na recorrência de dores abdominais.
A publicação ressalta como método seguro a antecipação da prática da dieta normal, incluindo os itens com conteúdo de gorduras.
O cooordenador da pesquisa Julio Chebli ressalta que o resultado mais importante do trabalho é que a extensão da hospitalização do terceiro grupo foi significativamente menor, implicando em vantagem para o paciente e também para o hospital.
“É um impacto grande para o sistema de saúde, tanto o público quanto o privado.
Diminui o custo global e disponibiliza mais leitos”, pontua.
Com os resultados positivos, o procedimento já vem sendo adotado no Hospital Universitário de Juiz de Fora, representando uma disponibilidade média de 80 dias de leitos anuais. Um impacto significativo, indicando que o estudo pode contribuir expressivamente para a gestão hospitalar.
“O estudo foi publicado na revista que é considerada o guia dos médicos e já vem sendo aplicado em todo o mundo, inclusive nos Estado Unidos”, afirma Maria do Carmo Friche.
Membros do grupo de estudo afirmam que, embora o estudo já esteja reconhecido e normatizado, a aplicação dele em hospitais do Brasil demanda tempo. “A cura da doença com uma dieta leve é vista por nós como uma crença e desmistificar isso é um processo difícil. Acredito que aos poucos isso vai se tornando padrão”, reflete Chebli.
Pesquisadores destacam que a nova metodologia pode trazer soluções viáveis para a gestão, com opções eficientes, testadas e comprovadas no hospital universitário. O conjunto entre a pesquisa e planejamento econômico pode ser uma saída eficiente para o desenvolvimento e viabilidade das políticas públicas de atendimento à saúde.
“A pesquisa apresenta soluções eficientes, com reduções no tempo de internação, com uma economia global nos custos dos hospitais e leitos disponíveis para tratamento de outras doenças que podem ser consideradas mais graves”, ressalta Maria do Carmo.
Pesquisa desvenda pancreatite e traz compreensão sobre o câncer de pâncreas
Pesquisadores da Clínica Mayo de Jacksonville, na Flórida, acreditam que a descoberta abre novos meios para identificar pacientes com riscos de chegar ao câncer, além de viabilizar a utilização de medicamentos para a reversão do processo. Estudo revelou experimentalmente como a inflamação pode atuar na iniciação do tumor
Não é novidade para a medicina que a pancreatite (inflamação crônica do pâncreas) pode evoluir e causar o desenvolvimento de câncer no órgão. O modo como ocorre a transformação para o tumor, entretanto, era desconhecido até agora.
Pesquisadores da Clínica Mayo de Jacksonville, na Flórida, desvendaram o processo e acreditam que a descoberta abre novos meios para identificar pacientes com riscos de chegar ao câncer, além de viabilizar a utilização de medicamentos para a reversão do processo.
Publicado no ‘The Journal of Cell Biology’, o estudo explica a maneira como a pancreatite provoca a transformação de células acinares (responsáveis pela produção de enzimas digestivas) em células ductais (existentes no revestimento de dutos).
A mudança dessas microestruturas faz com que elas passem por mutações que, por fim, podem resultar no desenvolvimento do tumor.
Ainda não se sabe por qual motivo ocorre a reprogramação das células, mas uma das explicações possíveis, de acordo com os pesquisadores, é de que a produção de enzimas em um órgão danificado (função das células acinares) pode ser mais danoso ao pâncreas devido à inflamação.
Apesar dessa lacuna, o autor principal do estudo, Peter Storz , bioquímico e biológo molecular, afirma que a descoberta é uma boa notícia, pois o processo pode ser reversível.
“Nós identificamos uma quantidade de moléculas envolvidas nessa via que podem ser o alvo no esforço para transformar essas novas células ductais de volta em células acinares, eliminando, com isso, o risco de desenvolvimento de câncer”, afirma.
Ratos de laboratórios estão sendo usados para testar a eficácia de medicamentos na reversão do processo.
Os medicamentos utilizados no teste já existem no mercado, o que possibilita, caso se confirme a eficácia deles para esses casos, que o tratamento e a prevenção do tumor sejam facilitados.
Prevenção
Para desvendar o trajeto da inflamação até o início de um tumor, os pesquisadores analisaram o que acontece quando glóbulos brancos que consomem material estranho no organismo (os macrófagos) reagem a um pâncreas inflamado. A crença anterior, segundo Storz, era de que os macrófagos tinham a função de remover células danificadas do órgão.
“Descobrimos que elas não são tão benignas assim.
Percebemos que, na verdade, os próprios macrófagos provocam a transformação e criam a estrutura para o desenvolvimento do câncer”, declara.
Chefe de Centro de Oncologia do Hospital Universitário de Brasília (HUB), o especialista em cancerologia Sandro Martins afirma que o estudo revelou experimentalmente como a inflamação pode atuar na iniciação do tumor. Para Martins, a descoberta, de fato, pode auxiliar na prevenção do tumor e contribuir para que o tratamento da doença evolua.
“O trabalho abre oportunidade de estudos experimentais sobre quimioprevenção.
Pelo uso de drogas inibidoras das vias de sinalização implicadas, em tese, seria possível evitar o aparecimento do tumor pela interferência já na fase inicial”, diz.
O especialista explica, no entanto, que o processo de transformação das células sozinho não é etapa suficiente para o aparecimento do tumor. No caso do pâncreas, ainda não se sabe com clareza quais fatores são responsáveis pelas fases posteriores que levam ao aparecimento da doença.
Segundo ele, a formação de câncer, em geral, acontece lentamente, podendo passar vários anos para que uma célula cancerosa se prolifere e dê origem a um tumor visível.
São Paulo tem 20 casos de pancreatite aguda para cada 100 mil habitantes
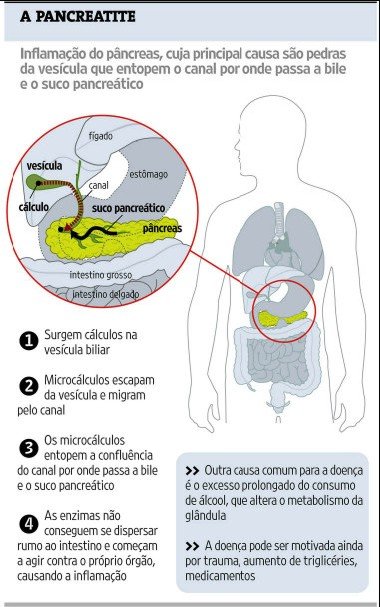
Doença é uma inflamação no pâncreas e pode afetar outros órgãos, como rins, pulmões, e fígado. Causas são consumo excessivo de bebidas alcoólicas e presença de pedras na vesícula. O Pronto-Socorro da Santa Casa de São Paulo atende dois novos pacientes com pancreatite aguda por semana.
Cerca de 20% dos casos são considerados graves, sendo que metade resulta em morte.
De acordo com o professor da Faculdade de Ciências Médicas do hospital, Tércio de Campos, a cada 100 mil habitantes, 20 desenvolvem a pancreatite aguda por ano no estado de São Paulo.
O médico foi um dos palestrantes da 3ª Jornada do Departamento de Cirurgia da Santa Casa de São Paulo, que ocorreu nesta semana. O encontro reuniu médicos brasileiros e estrangeiros para discutir, durante quatro dias, vários temas da área.
A pancreatite aguda é uma inflamação no pâncreas e pode afetar outros órgãos, como rins, pulmões, e fígado. O pâncreas produz insulina e enzimas que ajudam na digestão dos alimentos. A doença é causada pelo consumo excessivo de bebidas alcoólicas ou pela presença de pedras na vesícula.
“Isso provoca a inflamação do pâncreas e faz com que a pessoa tenha dores fortes que irradiam para as costas, além de vômitos.
Se (o paciente) não procurar o médico rapidamente, pode agravar e comprometer outros órgãos”.
“Quem tem cálculos neste órgão (vesícula) deve procurar o médico para tirar as pedras ou mesmo verificar se há necessidade da retirada da vesícula”, acrescentou.
A preocupação é que não existe tratamento e remédio específicos para a pancreatite aguda. Na maioria dos casos, o procedimento é internar o paciente, deixá-lo em jejum e hidratar com soro e analgésicos na veia.
“Em casos mais graves, (o paciente) pode precisar ir para a UTI (unidade de terapia intensiva), tomar antibióticos, (fazer) cirurgia e retirar um pedaço do pâncreas”, explicou o médico.
O que é Pancreatite?
A pancreatite é uma inflamação do pâncreas. O pâncreas é uma glândula grande que se localiza atrás do estômago e junto ao duodeno. O duodeno é a parte alta do intestino delgado. O pâncreas secreta enzimas digestivas para o intestino delgado através de um canal chamado de ducto pancreático.
Estas enzimas ajudam na digestão das gorduras, proteínas e carboidratos dos alimentos.
O pâncreas também libera os hormônios insulina e glucagon na corrente sanguínea.
Estes hormônios ajudam o corpo a utilizar a glicose que ele toma da comida para transformar em energia.
Normalmente as enzimas digestivas não se tornam ativas até que elas atingem o intestino delgado, onde começam a digerir os alimentos. Mas se estas enzimas tornarem-se ativas dentro do pâncreas, elas iniciam a “digestão” do pâncreas por si próprio (auto-digestão).
A pancreatite aguda ocorre subitamente e dura por um curto período de tempo e geralmente melhora. A pancreatite crônica não melhora por si só e conduz a uma destruição gradativa do pâncreas. Qualquer uma das formas pode causar complicações sérias. Nos casos graves, podem ocorrer hemorragia, lesão tecidual e infecção.
Pseudocistos, que são acúmulos de líquido e restos de tecido, também podem se desenvolver.
As enzimas e toxinas podem entrar na circulação sanguínea, lesar o coração, pulmões e rins, ou outros órgãos.
Pancreatite Aguda: Algumas pessoas têm mais que um ataque e se recuperam completamente após cada um deles, mas a pancreatite pode ser grave, com risco de vida e muitas complicações. Cerca de 80 000 casos ocorrem nos Estados Unidos a cada ano, cerca de 20% deles são graves.
A pancreatite aguda ocorre, em nosso meio (Brasil), mais frequentemente em mulheres que em homens.
Pancreatite Crônica: Se a agressão ao pâncreas continua, a pancreatite crônica pode se desenvolver. A escola européia e brasileira defendem que a pancreatite crônica é uma doença diferente da pancreatite aguda.
O alcoólatra, neste caso, já apresenta a pancreatite crônica desde a primeira manifestação da doença, não havendo necessidade de ataques repetidos de pancreatite aguda para a doença se desenvolver.
Considera-se, neste caso, que o álcool não é responsável por pancreatite aguda mas por episódios de agudização de uma pancreatite crônica de base, desde o início.
A pancreatite crônica ocorre quando as enzimas digestivas atacam e destroem o pâncreas e tecidos vizinhos, causando cicatrização e dor.
A causa mais comum de pancreatite crônica é o uso abusivo do álcool por muitos anos, mas a forma crônica também pode ser causada por uma lesão do ducto pancreático, num único ataque de pancreatite aguda.
Os ductos lesados fazem com que o pâncreas se inflame, o tecido seja destruído e o desenvolvimento de tecido cicatricial.
Pancreatite nas Crianças: A pancreatite crônica é rara nas crianças. O traumatismo do pâncreas e a pancreatite hereditária são duas causas conhecidas de pancreatite na infância. Crianças com fibrose cística, uma doença progressiva, incapacitante e incurável do pulmão, podem também ter pancreatite.
Mas mais freqüentemente a causa é desconhecida.
Sintomas
Quais os sintomas da Pancreatite?
Pancreatite Aguda: A pancreatite aguda geralmente começa com dor no abdome superior que pode durar por poucos dias. A dor pode ser acentuada e pode tornar-se constante – só no abdome – ou pode se irradiar para as costas e outras áreas.
Ela pode ser súbita e intensa ou começar como uma dor fraca que torna-se pior quando é ingerido o alimento.
Algumas pessoas com pancreatite aguda frequentemente sentem-se e aparentam muito doentes.
Outros sintomas:
- Abdome distendido e sensível
- Náuseas
- Vômitos
- Febre
- Pulso rápido
Casos graves podem causar desidratação e queda da pressão sanguínea. O coração, pulmões ou rins podem falhar. Se ocorrer hemorragia no pâncreas, o choque e algumas vezes pode seguir-se até mesmo de morte.
Pancreatite Crônica: A maioria das pessoas com pancreatite crônica têm dor abdominal, algumas pessoas não têm nenhuma dor. A dor pode torna-se pior ao beber ou comer, espalhando-se para as costas ou tornado-se constante e incapacitante.
Em certos casos, a dor abdominal desaparece com a progressão da doença, provavelmente porque o pâncreas não está mais produzindo enzimas digestivas.
Outros sintomas presentes são as náuseas, vômitos, perda de peso e fezes gordurosas.
As pessoas com doença crônica frequentemente perdem peso, mesmo que seu apetite e hábitos alimentares estejam normais. A perda de peso ocorre porque o corpo não secreta enzimas pancreáticas suficientes para fazer a digestão dos alimentos, de maneira que os nutrientes não são absorvidos normalmente.
A digestão diminuída conduz à excreção de gorduras, proteína e açúcares para as fezes.
Se as células produtoras de insulina do pâncreas foram lesadas, o diabete também pode se desenvolver nesta fase.
Causas
Quais são as causas da Pancreatite?
Pancreatite Aguda: A pancreatite aguda geralmente é causada por pedras na vesícula e é discutível se a ingestão excessiva de álcool pode causá-la. A escola americana acha que sim, enquanto a européia aceita que o álcool somente causa pancreatite crônica. Mas estas não são as únicas causas.
Outras causas possíveis de pancreatite devem ser cuidadosamente pesquisadas para que o tratamento adequado – se disponível – possa ser iniciado.
Pancreatite Crônica: Embora comum, o alcoolismo não é a única causa de pancreatite crônica.
As principais causas de pancreatite crônica são:
- Alcoolismo
- Ducto pancreático estreitado ou bloqueado em virtude de traumatismo ou formação de pseudocisto
- Hereditária
- Causa desconhecida (idiopática)
.
A lesão pelo álcool pode não aparecer por muitos anos e então a pessoa, subitamente, ter um ataque de pancreatite. Em até 70% das pessoas nos Estados Unidos (90% no Brasil), a pancreatite crônica parece ser causada pelo alcoolismo. Esta forma é mais comum em homens que em mulheres e desenvolve-se entre as idades de 30 e 40 anos.
A pancreatite hereditária geralmente começa na infância mas pode ser diagnosticada após vários anos. Uma pessoa com pancreatite hereditária geralmente apresenta os sintomas típicos que aparecem e desaparecem com o tempo. Os episódios duram de dois dias a duas semanas.
Um fator determinante no diagnóstico de pancreatite hereditária é a presença de dois ou mais membros de uma família com pancreatite em mais de uma geração. O tratamento para ataques individuais é geralmente o mesmo que para pancreatite aguda. Qualquer dor ou problema nutricional é tratado exatamente igual à pancreatite crônica.
A cirurgia pode, freqüentemente, aliviar a dor e ajuda a tratar as complicações.
Algumas pancreatites crônicas são idiopáticas, isto é, de causas desconhecidas.
Outras causas de pancreatite crônica são as condições congênitas, como o pâncreas divisum, fibrose cística, altos níveis de cálcio no sangue (hipercalcemia), altos níveis de gorduras no sangue (hiperlipidemia ou hipertrigliceridemia), algumas drogas e certas condições auto-imunes.
Cálculos da vesícula e pancreatite
Os cálculos (pedras) da vesícula podem causar pancreatite e eles geralmente requerem remoção cirúrgica. O ultra-som ou Tomografia Computadorizada Axial (TCA) ou TC de Abdome, podem detectar cálculos na vesícula e algumas vezes dar uma ideia da gravidade da pancreatite.
Para quando poderá ser marcada a cirurgia da vesícula depende da gravidade da pancreatite.
Se a pancreatite é leve, a cirurgia da vesícula pode ser realizada dentro de uma semana.
Casos mais graves podem significar que a cirurgia seja retardada por um mês ou mais.
Após a remoção dos cálculos da vesícula e a inflamação melhorar, o pâncreas geralmente retorna ao normal.
Complicações
Quais são as complicações da Pancreatite?
Pancreatite Aguda: A pancreatite aguda pode causar problemas respiratórios. Muitas pessoas desenvolvem hipóxia, o que significa que as células e tecidos não estão recebendo oxigênio suficiente. Os médicos tratam a hipóxia dando oxigênio através de uma máscara.
Apesar de receberem oxigênio, algumas pessoas ainda continuarão com insuficiência pulmonar e requerem um ventilador.
Algumas vezes uma pessoa não consegue parar de vomitar e necessita que seja colocada uma sonda no seu estômago para remover líquidos e ar. Em casos leves, o indivíduo pode ficar sem comer por 3 a 4 dias e receber líquidos (soro) e remédios para aliviar a dor através de uma linha endovenosa (na veia).
Se se desenvolver uma infecção, o médico pode receitar antibióticos. A cirurgia pode ser necessária para infecções extensas do pâncreas. A cirurgia também pode ser necessária para encontrar o local de uma hemorragia, para afastar doenças que lembram a pancreatite ou para remover tecido pancreático lesado gravemente.
A pancreatite aguda pode causar algumas vezes a falha dos rins.
Se isto ocorre, a diálise será necessária para ajudar os rins a remover substâncias perniciosas do sangue.
Diagnóstico
Pancreatite Aguda: Além de fazer a história clínica da pessoa e realizar o exame físico, o médico solicitará um exame de sangue para diagnosticar pancreatite aguda. Durante os ataques agudos, o sangue contém pelo menos três vezes mais amilase e lípase que o normal.
A amilase e lípase são enzimas digestivas formadas no pâncreas. Podem ocorrer alterações também nos níveis sanguíneos da glicose, cálcio, magnésio, sódio, potássio e bicarbonato. Após o pâncreas se recuperar, estes níveis geralmente retornam ao normal.
O médico pode também solicitar um ultra-som abdominal para procurar pedras na vesícula e uma tomografia computadorizada axial (TCA) para procurar por inflamação ou destruição do pâncreas.
A TCA também é útil para localizar pseudocistos.
Pancreatite Crônica: O diagnóstico pode ser difícil, mas novas técnicas podem ajudar. Os testes de função pancreática ajudam ao médico avaliar se o pâncreas ainda está produzindo enzimas suficientes.
Usando imagens de ultra-som, colangiopancreatografia endoscópica retrógrada (CPER) e TC de abdome o médico pode observar sinais indicativos de pancreatite crônica.
Tais sinais podem ser a calcificação do pâncreas, nos quais o tecido endurece pelos depósitos de sais de cálcio insolúveis.
Em estágios mais avançados da doença, quando ocorre o diabete e a mal absorção, o médico pode usar exames de sangue, urina e fezes para ajudar no diagnóstico de pancreatite crônica e para monitorar a sua progressão.
Tratamento
Pancreatite Aguda: O tratamento depende da gravidade do ataque. Se não ocorrerem complicações do coração e dos rins, a pancreatite aguda geralmente melhora por si própria. O tratamento, em geral, é desenhado para dar suporte às funções vitais do corpo e prevenir as complicações.
A internação hospitalar será necessária para repor os líquidos pela veia.
Se ocorrer pseudocisto do pâncreas e ser considerado muito grande para interferir com a cicatrização do pâncreas, seu médico poderá drena-lo ou remove-lo cirurgicamente. Algumas vezes uma pessoa não pode parar de vomitar e necessita a passagem de uma sonda para remover líquidos e ar.
A menos que o ducto pancreático ou o ducto biliar estejam bloqueados por pedras (cálculos), um ataque agudo geralmente dura somente uns poucos dias. Nos casos graves, a pessoa pode necessitar alimentação na veia por 3 a 6 semanas enquanto o pâncreas cicatriza vagarosamente. Este processo é chamado de nutrição parenteral total.
Entretanto, para casos leves da doença, a nutrição parenteral total não oferece benefícios.
Antes de deixar o hospital, a pessoa será avisada para não beber álcool e não fazer grandes refeições. Após todos os sinais de pancreatite aguda melhorarem, o médico tentará encontrar o que a causou, com o objetivo de prevenir futuros ataques. Em algumas pessoas a causa do ataque é evidente, mas em outras, mas exames serão necessários.
Pancreatite Crônica: Aliviar a dor é o primeiro passo no tratamento da pancreatite crônica. O próximo passo é planejar uma dieta que seja alta em carboidratos e pobre em gorduras. O médico pode prescrever enzimas pancreáticas que são ingeridas com as refeições se o pâncreas não secreta enzimas suficientes por si próprio.
As enzimas devem ser tomadas com cada refeição para auxiliar a digestão dos alimentos e ganhar um pouco de peso.
Algumas vezes pode ser necessário insulina ou outras drogas para controlar o açúcar no sangue.
Em alguns casos, é necessário a cirurgia para aliviar a dor.
A cirurgia pode ser a drenagem de um ducto pancreático alargado ou a remoção de parte do pâncreas.
Para crises pequenas e moderadas, as pessoas com pancreatite precisam parar de beber álcool, aderir à dieta prescrita e tomar os medicamentos apropriados.