Pé diabetico: Quais os cuidados para evitar?
Quando uma pessoa recebe o diagnóstico de diabetes, a atenção especial a pequenos detalhes cotidianos deve ser redobrada. Simples hábitos, como escovar os dentes, podem fazer toda a diferença na hora de prevenir complicações perigosas relacionadas à doença.
Segundo o endocrinologista Frederico Marchisotti, mestre em Endocrinologia pela USP e especialista pela Sociedade Brasileira de Endocrinologia e Metabologia, “o diabetes é uma doença que afeta o corpo todo”.
Mesmo assim, é possível levar uma vida saudável e de qualidade dando atenção a alguns cuidados.
Fique de olho nos pés
É comum a perda de parte da sensibilidade nos membros inferiores dos diabéticos, devido a uma lesão chamada neuropatia diabética. Esse problema afeta nervos do corpo que – entre outras funções – levam informações sensitivas ao cérebro. Em geral, a primeira parte afetada são os dedos e outras áreas dos pés.
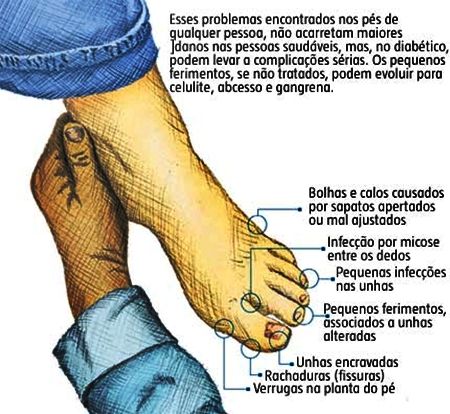
Assim, feridas, cortes, rachaduras e calos, pratos cheios para instalação de fungos e bactérias, podem passar despercebidos pela falta da sensação de dor ou incômodo.
O problema é que o sistema imunológico de um diabético é menos eficaz do que o de uma pessoa sem a doença. Portanto, o menor machucado pode infeccionar e evoluir para um grave caso de gangrena, explica o endocrinologista.
No caso da necessidade de uma cirurgia de amputação, as complicações ficam cada vez mais perigosas, já que novos focos de infecção surgem a cada incisão.
Cuide da saúde bucal
Embora pareça muito simples, a recomendação de higiene bucal após cada refeição para diabéticos é fundamental. Isso porque eles estão mais sujeitos à periodontite, doença que ataca gengivas, dentes e suportes dentários. Muitas vezes indolor, ela pode levar a infecções generalizadas.
Um dos motivos é o fato de o “sangue doce” dos portadores de diabetes, com alta concentração de glicose, ser mais propício ao desenvolvimento de bactérias.
Outra razão, como esclarece o endocrinologista Frederico, é que, “por ser uma via de entrada de alimentos, a boca acaba recebendo diversos corpos estranhos que, somados ao acúmulo de restos de comida, favorecem a proliferação de bactérias”.
Realizar uma boa escovação – que inclua o uso de fio dental – e ir ao dentista uma vez a cada seis meses, portanto, é essencial para prevenir desde cáries até complicações maiores.
Tire o sal da mesa
Quem é diagnosticado com diabetes tem mais chances de sofrer de hipertensão, pressão arterial elevada. Ela nada mais é do que consequência da obesidade – no caso do diabetes tipo 2 – e da alta concentração de glicose no sangue, que prejudica a circulação.
Se não tratada, ela pode levar a doenças coronarianas, derrames, doenças vasculares periféricas e insuficiência cardíaca.
Por esse motivo, recomenda-se que o diabético não acrescente sal à comida. Segundo a nutricionista Camila de Abreu, de São Paulo, o sódio aumenta a retenção de líquido no corpo, fazendo com que o coração tenha que trabalhar mais para bombear o sangue, ocasionando o aumento de pressão nas artérias.
Fique de olho, também, no sódio que já vem presente nos alimentos. Alguns produtos apresentam quantidades muito elevadas, como comidas congeladas prontas, macarrão instantâneo, fast food, embutidos, entre outros.
Corte o cigarro
Segundo o endocrinologista Frederico, de São Paulo, diabéticos que fumam multiplicam em até cinco vezes o risco de ter um infarto. As substâncias presentes no cigarro ajudam a criar acúmulos de gordura nas artérias, bloqueando a circulação. Consequentemente, o fluxo sanguíneo fica mais e mais lento, até o momento em que a artéria entope.
Além disso, fumar também contribui para o aumento da pressão arterial. Para Frederico, não há discussão sobre o assunto: “Fumar é terminantemente proibido para diabéticos”, adverte.
Crie uma dieta balanceada
Em geral, não há alimentos proibidos na dieta de um diabético. O essencial é que ele aprenda a consumir cada coisa com moderação, explica Frederico Marchisotti.
A nutricionista Camila alerta apenas que açúcar e massas, que contêm muitos carboidratos, devem ser evitados. No caso do diabetes tipo 2, relacionado à obesidade, as quantidades desses alimentos devem ser bem controladas, uma vez que o excesso de peso atrapalha a atuação da insulina, hormônio responsável por regular a taxa de glicose no sangue.
Os itens mais recomendados na dieta são fibras, minerais e frutas. Ainda assim, tudo em quantidade regulada. Verduras e legumes são muito bem-vindos em quantidade liberada, exceto pela família dos tubérculos, como batata, cenoura e mandioquinha. Para definir essas porções, o ideal é que se procure um nutricionista.
“Cada pessoa terá um cardápio diferente, pois seu corpo, pressão, peso e estado geral de saúde são únicos”, ressalta Camila.
Manere no álcool
O álcool não é proibido para diabéticos, mas, como qualquer outra bebida ou alimento, deve ser consumido de forma equilibrada. Primeiro porque bebidas alcoólicas têm muitas calorias, que, além de contribuir para o aumento de peso, elevam o nível de glicemia.
A outra razão é por ela aumentar os riscos de o diabético ter exatamente o efeito contrário: hipoglicemia, que é a diminuição do nível de glicose no sangue. Isso acontece devido ao corpo estar tão ocupado, processando o álcool, que não se dedica a produzir ou liberar insulina.
O endocrinologista Frederico recomenda que, se a pessoa for autorizada pelo nutricionista a beber, que opte pelo vinho tinto. Estudos apontam que, por conter flavonóides, a bebida tem ação antioxidante e pode prevenir problemas cardiovasculares.
Exercite-se
Fazer exercícios é uma forma de prevenção de diversos males causados pela diabetes. Eles estimulam a produção de insulina, queimam a gordura corporal, aumentam a sensibilidade das células à insulina e elevam a capacidade dos músculos de reter a glicose.
Além disso, eles contribuem para uma melhor autoestima, pois aliviam o estresse, melhoram a memória, diminuem a ansiedade e dão mais confiança ao praticante.
O que você precisa saber sobre diabetes
O diabetes se caracteriza pela deficiência de produção e/ou de ação da insulina. O diabetes tipo 1 é resultante da destruição autoimune das células produtoras de insulina. O diagnóstico desse tipo de diabetes acontece, em geral, durante a infância e a adolescência, mas pode também ocorrer em outras faixas etárias.
Já no diabetes tipo 2, o pâncreas produz insulina, mas há incapacidade de absorção das células musculares e adiposas. Esse tipo de diabetes é mais comum em pessoas com mais de 40 anos, acima do peso, sedentárias, sem hábitos saudáveis de alimentação, mas também pode ocorrer em jovens.
Confira 10 cuidados essenciais que você precisa saber sobre os dois tipos mais comuns de diabetes:
– No tratamento do diabetes, o ideal é que a glicose fique entre 70 e 100mg/dL. A partir de 100mg/dL em jejum ou 140mg/dL duas horas após as refeições, considera-se hiperglicemia e, abaixo de 70mg/dL, hipoglicemia. Se a glicose permanecer alta demais por muito tempo, haverá mais possibilidade de complicações de curto e longo prazo.
A hipoglicemia pode causar sintomas indesejáveis e com complicações que merecem atenção.
– Tanto insulina, quanto medicação oral podem ser usadas para o tratamento do diabetes. A insulina é sempre usada no tratamento de pacientes com diabetes tipo 1, mas também pode ser usada em diabetes gestacional e diabetes tipo 2 (quando o pâncreas começa a não produzir mais insulina em quantidade suficiente).
A medicação oral é usada no tratamento de diabetes tipo 2 e, dependendo do princípio ativo, tem o papel de diminuir a resistência à insulina ou de estimular o pâncreas a produzir mais desse hormônio.
– A prática de exercícios pode ajudar a controlar a glicemia e a perder gordura corporal, além de aliviar o estresse. Por isso, pessoas com diabetes devem escolher alguma atividade física e praticar com regularidade, sob orientação médica e de um profissional de educação física.
– A contagem de carboidratos se mostra muito benéfica para quem tem diabetes. Os carboidratos têm o maior efeito direto nos níveis de glicose, e esse instrumento permite mais variabilidade e flexibilidade na alimentação, principalmente para quem usa insulina, pois a dose irá variar conforme a quantidade de carboidratos.
Isso acaba com a rigidez no tratamento de antigamente, quando as doses de insulina eram fixas, e a alimentação também devia ser.
É importante ter a orientação de um nutricionista.
– As tecnologias têm ajudado no tratamento do diabetes. Os aparelhos vão desde os glicosímetros (usados para medir a glicose no sangue) até bombas de infusão de insulina e sensores contínuos de monitorização da glicose.
– Se o diabetes não for tratado de forma adequada, podem surgir complicações, como retinopatia, nefropatia, neuropatia, pé diabético, infarto do miocárdio, acidente vascular cerebral, entre outros. Se o paciente já estiver com diagnóstico de complicação crônica, há tratamentos específicos para ajudar a levar uma vida normal.
– A educação em diabetes é muito importante para o tratamento. Não só o paciente precisa ser educado, mas também seus familiares e as pessoas que convivem com ele. Assim, o paciente pode ter o auxílio e o suporte necessários para um bom tratamento e tomar as decisões mais adequadas com base em conhecimento.
– Muitos casos de diabetes tipo 2 podem ser evitados quando se está dentro do peso normal, com hábitos alimentares saudáveis e com prática regular de atividade física.
– O fator hereditário é mais determinante no diabetes tipo 2. Ainda se estuda o que desencadeia o diabetes tipo 1 e, por enquanto, as infecções, principalmente virais, parecem ser as maiores responsáveis pelo desencadeamento do processo autoimune.
No tipo 2, os casos repetidos de diabetes em uma mesma família são comuns, enquanto a recorrência familiar do diabetes tipo 1 é muito pouco freqüente.
– Ainda não há cura para o diabetes. Porém, estão sendo realizados estudos que, no futuro, podem levar à cura. Para o diabetes tipo 1, está sendo estudada a terapia com células-tronco em pacientes recém-diagnosticados.
Já para o diabetes tipo 2, os estudos com a cirurgia de redução de estômago (gastroplastia) têm mostrado aparentes bons resultados, mesmo em pacientes que não estão acima do peso.
Salienta-se que esses métodos ainda são absolutamente experimentais.
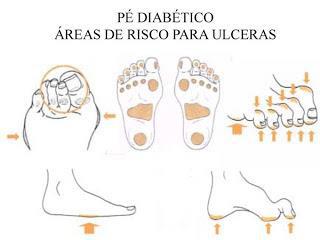
Pé Diabético: o que você precisa saber
Infecções ou problemas na circulação nos membros inferiores estão entre as complicações mais comuns em quem tem diabetes mal controlado. Calcula-se que metade dos pacientes com mais de 60 anos apresente o chamado “pé diabético”. Uma doença que pode ser evitada. Tais alterações podem causar neuropatia; úlceras; infecções; isquemia ou trombose.
Elas começam a ocorrer, em geral, quando as taxas de glicose permanecem altas durante muitos anos.
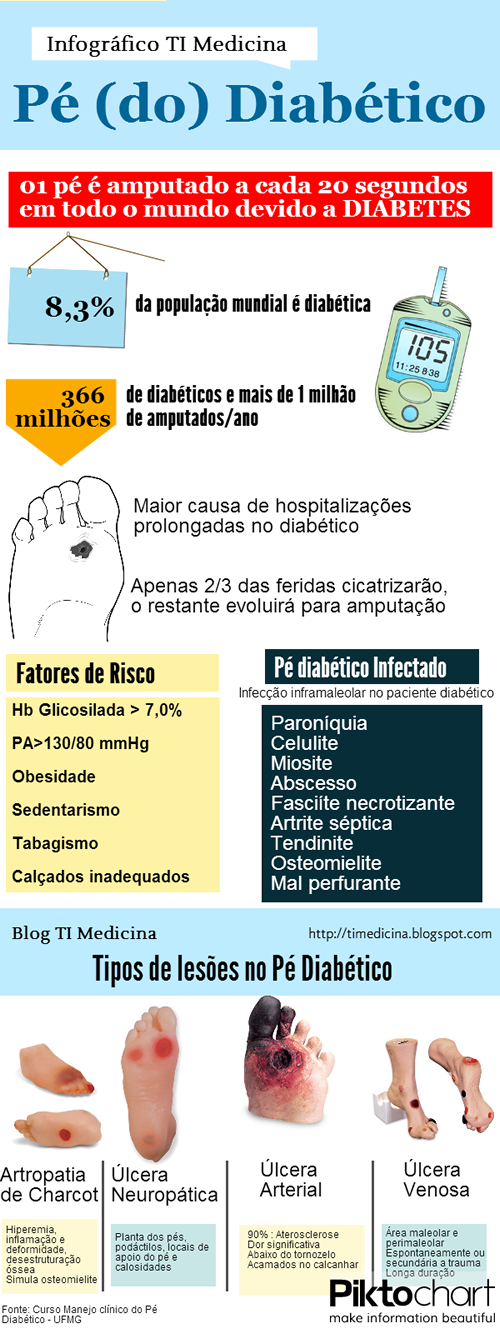
Se não for tratado, o pé diabético pode levar à amputação.
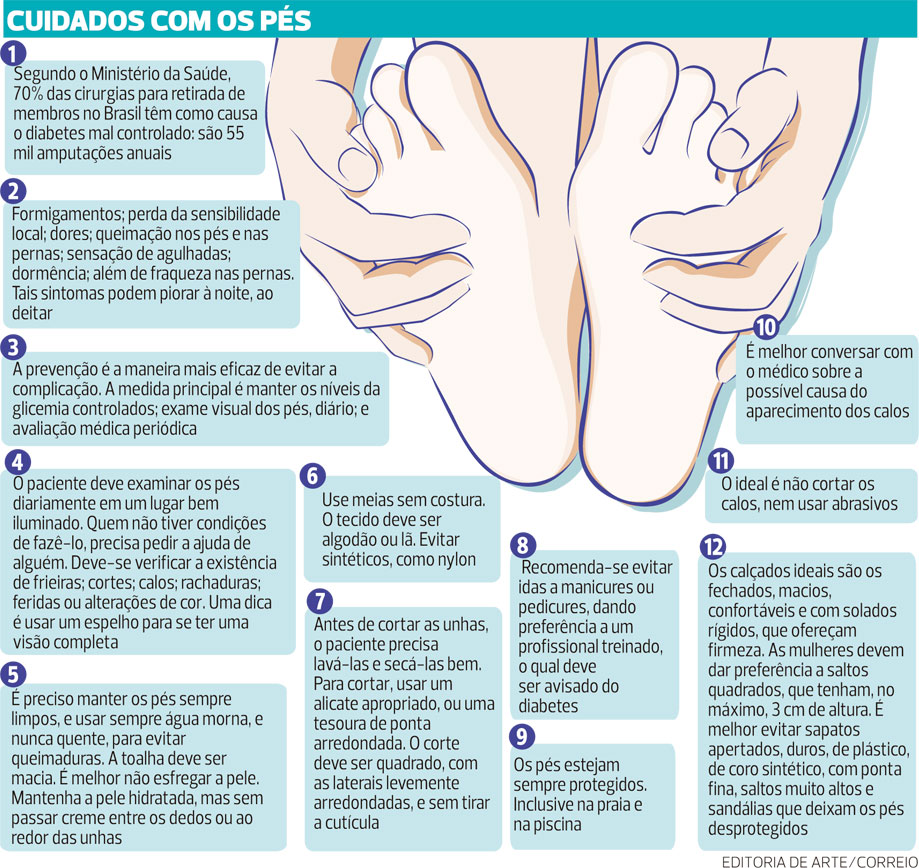
Segundo o Ministério da Saúde, 70% das cirurgias para retirada de membros no Brasil têm como causa o diabetes mal controlado: são 55 mil amputações anuais.
O que é o Pé Diabético?
O pé diabético é um termo muito utilizado na prática médica diária e traduz sucintamente alterações que ocorrem nos pés decorrentes de complicações do diabetes mellitus: a neuropatia diabética (alterações nos nervos periféricos), problemas circulatórios (micro e macroangiopatia diabética) e a infecção.
O menor fluxo sanguíneo, a formação de feridas que se infeccionam e de difícil cicatrização (úlceras de perna) podem levar à gangrena.
As complicações nos pés dos pacientes diabéticos são responsáveis por cerca de 25% das internações hospitalares destes pacientes.
Uma das complicações crônicas do diabetes é o popularmente conhecido pé diabético. Ele ocorre mais rapidamente naquelas pessoas que não fazem um controle adequado de seus níveis de glicemia (açúcar) no sangue. Alguns cuidados simples podem prevenir tal condição e criar a possibilidade de se evitar as amputações de membros em 100% dos casos.
Pessoas que têm diabetes durante 10 ou 20 anos começam a apresentar diminuição da circulação arterial e redução da sensibilidade dolorosa e térmica nos membros, a chamada neuropatia diabética.
Taxas aumentadas de glicose no sangue por longo período de tempo podem causar neuropatia diabética, que é sentida como um formigamento, agulhadas, dor, dormência, queimação ou fraqueza nos membros.
Diferente do que acontece com problemas circulatórios, que dão dores na batata da perna ou nas coxas quando as pessoas se movimentam e melhoram com o repouso, os sintomas da neuropatia são piores à noite, ao deitar.
Muitos diabéticos só se dão conta do que está acontecendo quando seus pés ou pernas já apresentam feridas ou, em um estágio mais avançado, infecções no local da ferida.
Mas a prevenção é o meio mais eficaz de evitar estes problemas.
O que é micro e macroangiopatia diabética?
A microangiopatia diabética é uma alteração vascular periférica que se caracteriza pela diminuição da circulação sanguínea nos pequenos vasos devido ao seu estreitamento ou obstrução. A isquemia (falta de circulação sanguínea) é geralmente bilateral, multi segmentar e afeta, principalmente, os vasos abaixo dos joelhos.
O pé com falta de circulação é geralmente, frio, seco, atrófico, sem pelos, com unhas secas e quebradiças, mau nutrido e frequentemente tem rachaduras no tornozelo ou atrás da cabeça do metatarso.
Os pulsos periféricos estão diminuídos e/ou ausentes.
Pode ter pequenas úlceras secas atróficas e às vezes com pontos de necrose na pele.
A macroangiopatia diabética é a diminuição da circulação sanguínea nos vasos sanguíneos de maior calibre devido à sua obstrução ou estreitamento. O diabetes mellitus é importante fator de risco no desenvolvimento da aterosclerose, sendo que o risco de complicações vasculares nestes pacientes é de 2 a 4 vezes maior.
A aterosclerose no diabético é mais precoce e grave acometendo frequentemente as artérias da perna.
A obstrução de um grande vaso da coxa ou da perna pode levar à gangrena e amputação da perna.
Os fatores de risco adicionais para a aterosclerose são o tabagismo, a dislipidemia (alteração dos níveis de lípides no sangue), obesidade, hipertensão arterial, sexo masculino, vida sedentária e história familiar positiva.
O que é neuropatia diabética?
O sistema nervoso é responsável pelo controle de praticamente tudo o que fazemos. Quando movimentamos os músculos, respiramos, pensamos ou digerimos a comida, os nervos são utilizados como circuitos elétricos orgânicos. São eles que emitem e recebem os sinais no cérebro, que comunicam às outras células as tarefas que devem ser realizadas.
Com a Neuropatia, os nervos podem ficar incapazes de emitir as mensagens, emiti-las na hora errada ou muito lentamente. Os sintomas irão depender e variar conforme o tipo de complicação e quais os nervos afetados. De forma geral, podemos classificar os sintomas em sensitivos, motores e autonômicos. Exemplos:
Sensitivos: formigamento, dormência ou queimação das pernas, pés e mãos. Dores locais e desequilíbrio.
Motores: estado de fraqueza e atrofia muscular.
Autonômicos: ocorrência de pele seca, traumatismo dos pelos, pressão baixa, distúrbios digestivos, excesso de transpiração e impotência.
Infelizmente, o diabetes é a principal causa de Neuropatia. Sua incidência é alta e possui diferentes formas clínicas, tais como:
Polineuropatia distal: uma das formas mais comuns de Neuropatia, que acomete preferencialmente os nervos mais longos, localizados nas pernas e nos pés, causando dores, formigamento ou queimação nas pernas. Tende a ser pior à noite (período onde prestamos mais atenção aos sintomas).
Neuropatia autonômica: causa principalmente hipotensão postural, como a queda da pressão arterial ao levantar-se (tonturas) e impotência sexual. Outros sintomas incluem sensação de estômago repleto após as refeições, distúrbios de transpiração e outros mais raros.
Neuropatia focal: esta é uma condição rara decorrente de danos a um único nervo ou grupo de nervos. Desenvolve-se quando o suprimento de sangue é interrompido devido ao entupimento do vaso que supre aquele nervo. Ou pode ser conseqüência de uma compressão do nervo.
Não é raro que as pessoas apresentem mais de um tipo de neuropatia. A presença desta complicação está muito relacionada ao tempo de duração do diabetes e ao grau de controle glicêmico. Por isso é bom lembrar, mais uma vez, a enorme importância de manter um bom controle da glicemia.
Tratamento
o caso das mononeuropatias podem ser empregadas medidas fisiátricas (fisioterapia) para evitar a compressão dos nervos ou realizar uma descompressão cirúrgica. O controle rigoroso da glicemia é essencial para prevenir o aparecimento ou a piora da neuropatia diabética.
No caso da polineuropatia distal nenhum medicamento, até o momento, é comprovadamente eficaz para a cura, havendo, no entanto, medicações que podem aliviar os sintomas (como a dor e o formigamento). Também é importante prevenir lesões nos pés ou quedas.
O que fazer para evitar o Pé Diabético?
A observação e a higienização correta auxiliam na prevenção e diagnóstico precoce das lesões. E alguns cuidados simples podem ser tomados para evitar estes problemas.
Examine seus pés diariamente: Para facilitar este exame dos pés, use um espelho ou peça ajuda de uma pessoa querida. Procure bolhas, feridas, ferimentos, calos, frieiras, cortes, rachaduras e alterações de coloração na pele. Faça o exame sempre em um local bem iluminado, preferencialmente usando luz solar.
E em todas as consultas com seu médico, peça-o para examinar seus pés.
No banho: Mantenha seus pés limpos usando sabonete de glicerina e água morna. Nunca use água quente, pois a diminuição da sensibilidade térmica pode fazer com que você se queime. Teste a temperatura da água com o cotovelo e só depois coloque os seus pés nela.
Após o banho, seque bem os pés com uma toalha macia, sem esfregar, principalmente entre os dedos e ao redor das unhas.
Nunca use secador de cabelos, aquecedores, cobertores térmicos ou lâmpadas para secar os pés.
Eles podem queimá-lo sem que você perceba.
Mantenha a pele hidratada, aplicando creme ou loção hidratante. Não aplique em cortes ou ferimentos ou entre os dedos para evitar umidade. O uso de talco não é necessário, mas se você tem o costume de fazê-lo, use em pouca quantidade.
Qual meia devo usar?
As meias sem costura e sem elástico são as melhores para pessoas diabéticas, pois evitam machucados. Prefira usar meias de lã no inverno e meias de algodão no verão. Evite as meias de nylon que dificultam a transpiração e perdem rapidamente a qualidade.
As saliências das costuras de meias e sapatos exercem um excesso de pressão que pode levar a formação de feridas ao final do dia, sem que a pessoa perceba devido à insensibilidade.
Por isso, opte por usar meias sem costura.
O tecido deve ser de algodão ou lã.
Dois amigos dos seus pés
Não fumar e fazer um bom controle de seus níveis glicêmicos (açúcar no sangue) são as duas principais armas para evitar o pé diabético.
Procure ter uma alimentação balanceada e praticar exercícios físicos com regularidade, sempre com orientação do seu médico e de um nutricionista. Isto posterga o início do uso de medicamentos para tratar o diabetes e em muitos casos evita o uso de insulina para controlar a doença. O exercício também melhora a circulação arterial.
Já está comprovado que o maior número de casos de amputações de pés e pernas ocorre nos diabéticos que fumam. Como ninguém quer aumentar os seus riscos, assuma com você mesmo o compromisso de parar de fumar. Tenha força de vontade e atinja este objetivo. Caso tenha dificuldades, procure ajuda especializada.
Manter a taxa glicêmica sob controle e fazer exames regulares são fundamentais para evitar tais complicações. O que você precisa saber:
Quais os cuidados que devo tomar com as minhas unhas?
- Lave e seque bem seus pés e unhas antes de cortá-las.
- O ideal é cortá-las com intervalo máximo de 4 semanas e lixar uma vez por semana, utilizando um cortador de unhas adequado ou uma tesoura de ponta romba.
- O corte deve ser quadrado, deixando ver uma pequena parte branca.
Lixe os cantos para mantê-los arredondados.
Não descole a unha da base com espátulas, nem corte os cantos arredondados para evitar que sua unha encrave. - Caso você já tenha unha encravada, você precisa procurar um serviço especializado em tratamento dos pés ou um dermatologista para avaliar a necessidade de uma pequena cirurgia no local.
Só utilize os serviços de manicures e pedicures treinados e peça para que não tirem as cutículas.
Informe sempre que é diabético. - Nunca corte calos ou calosidades, nem use calicidas ou abrasivos como lixas ou raladores.
Procure um médico para tratar a causa do aparecimento de calosidades que podem ser devido ao uso de calçados inadequados, a presença de joanetes ou deformidades nos pés. - Recomenda-se evitar idas a manicures ou pedicures, dando preferência a um profissional treinado, o qual deve ser avisado do diabetes.
O ideal é não cortar os calos, nem usar abrasivos.
É melhor conversar com o médico sobre a possível causa do aparecimento dos calos. - Caso suas unhas estejam muito grossas, com aspecto “esfarelado”, com alterações na cor ou descolando da base, procure um dermatologista pois você pode estar com micose e necessitar de um tratamento com mediações de uso oral por algumas semanas.
.
Quais são os cuidados gerais a serem tomados com os meus pés?
- Ao se expor ao sol, utilize protetores solares, inclusive nos pés para protegê-los de queimaduras. É comum acontecerem queimaduras nos pés na praia, ao pisar em areia quente. Fique atento a este detalhe.
- Evite manter as pernas cruzadas, para facilitar a circulação.
Se você trabalha sentado, procure mexer os pés a cada 30 minutos. - Não use bolsas de água quente nos pés.
- Evite andar descalço, mesmo dentro de casa.
- A pessoa com pé diabético tem sintomas como: formigamentos; perda da sensibilidade local; dores; queimação nos pés e nas pernas; sensação de agulhadas; dormência; além de fraqueza nas pernas.
Tais sintomas podem piorar à noite, ao deitar.
Normalmente a pessoa só se dá conta quando está num estágio avançado e quase sempre com uma ferida, ou uma infecção, o que torna o tratamento mais difícil devido aos problemas de circulação. - Os sintomas são mais frequentes após alguns anos com o diabetes mal controlado.
Muitas pessoas passam a apresentar problemas de diminuição de circulação arterial e de sensibilidade em pés e pernas. - A prevenção é a maneira mais eficaz de evitar a complicação.
A medida principal é manter os níveis da glicemia controlados; exame visual dos pés, diário; e avaliação médica periódica. - Pacientes com diabetes tipo 1 e tipo 2 devem devem passar, regularmente, por uma avaliação dos pés.
- Nas consultas, deve-se pedir ao médico que examine os pés.
O paciente deve avisar de imediato o médico sobre eventuais alterações.
Calçados.
Quais os melhores?
- Os calçados ideais ideal são os fechados, de couro macio, em numeração e altura adequadas e que sejam confortáveis.
Os que têm piso anti-derrapante com solado rígido e seguro são uma boa opção, pois dão maior segurança para caminhar.
Existem algumas lojas especializadas que oferecem calçados e palmilhas específicos para diabéticos.
Antes de adquiri-los, é importante olhar com atenção para ver se há deformação.
As mulheres devem dar preferência a saltos quadrados, que tenham, no máximo, 3 cm de altura.
É melhor evitar sapatos apertados, duros, de plástico, de couro sintético, com ponta fina, saltos muito altos e sandálias que deixam os pés desprotegidos.
Além disso, recomenda-se a não utilização de calçados novos, por mais de uma hora por dia, até que estejam macios. - Sempre que calçar um sapato, verifique o seu interior para não ferir os pés em pedras, pregos ou outros pequenos objetos.
Examine os sapatos com atenção, procurando deformidades nas palmilhas ou costuras. - Evite usar sapatos sem meia.
- Guarde seus sapatos em ambiente arejado e lave-os sempre que necessário.
Deixe secar bem antes de usá-los. - Para os exercícios físicos, você deve escolher um tênis confortável, com sistema de amortecimento de impactos.
Reserve um tênis apenas para a prática de esportes. - Compre seus sapatos de preferência na parte da tarde e em dias de calor, quando seus pés vão estar mais inchados.
Nunca use um sapato novo o dia inteiro.
Comece usando meia hora no primeiro dia e vá aumentando 30 minutos a cada dia de uso até se adaptar ao novo calçado. - Abandone o uso de calçados que sejam desconfortáveis ou que causem bolhas ou ferimentos nos seus pés.
Invista na prevenção de lesões nos pés, para evitar gastos com tratamentos futuros. - Para as mulheres, os saltos quadrados de no máximo 2 a 3 centímetros de altura e, se possível, no formato de mata-borrão.
São os melhores.
Evite saltos altos e bicos finos, que apertam os pés. - Sapatos de plástico ou de couro sintético aumentam a transpiração nos pés e devem ser evitados.
- Chinelos de dedo ou tiras que deixam os pés desprotegidos e deformam com o uso não devem ser usados.
Cuidado com os ferimentos!
- Quem tem diabetes há vários anos precisa ter em mente que a perda de sensibilidade nos membros pode levar ao aparecimento de ferimentos sem que a pessoa perceba.
- Em caso de ferimentos ou acidentes nos pés ou pernas, faça um tratamento imediato.
Não espere para “ver se vai melhorar”.
Este tempo perdido pode gerar complicações como infecções e dificuldade de cicatrização das feridas. - Os primeiros cuidados a serem tomados são: lave o local do ferimento com água limpa e sabão neutro, cubra com gaze estéril e enfaixe sem apertar.
Em seguida, procure um médico.
- Não use produtos com iodo ou corantes, não use band-aid ou fita adesiva diretamente na pele.
- Nunca trate os ferimentos sem orientação médica, nem tome ou aplique medicamentos ou qualquer outra substância por conta própria ou por orientação de amigos.
- A presença de febre, vermelhidão no local da ferida, inchaço ou pus nos pés ou pernas são sintomas preocupantes.
Procure imediatamente o seu médico e não interrompa o tratamento de diabetes! - É preciso manter os pés sempre limpos, e usar sempre água morna, e nunca quente, para evitar queimaduras.
A toalha deve ser macia.
É melhor não esfregar a pele.
Mantenha a pele hidratada, mas sem passar creme entre os dedos ou ao redor das unhas.
Considerações finais dos especialistas
Se você é portador de diabetes e notou formigamentos, dormência, queimação e perda de sensibilidade nos pés, é fundamental que procure ajuda médica. Estes são os principais sintomas do pé diabético, decorrente de uma complicação da doença que não foi tratada adequadamente durante muitos anos.
“O diabetes mellitus causa uma série de alterações nos nervos e nos vasos sanguíneos.
Os nervos perdem a capacidade de enviar os estímulos dolorosos e a pessoa fica com o pé insensível.
Além disso, pode haver também alteração na circulação com diminuição do oxigênio que chega aos pés, favorecendo as infecções e gangrenas, que podem levar a amputação do membro ou até mesmo a morte”, explica Fábio Rodrigues Ferreira do Espírito Santo, cirurgião vascular do Hospital São Camilo (SP).
Segundo o angiologista Ary Elwing (SP), os primeiros sintomas que denunciam a falta de circulação nos dedos dos pés são unhas e dedos roxos em dias de frio – sinais estes que jamais devem ser ignorados. “Não hesite em procurar o médico ao notar o pé frio e úmido ou alguma alteração na cor da pele”, destaca.
O médico ainda alerta que é preciso examinar os pés todos os dias, principalmente as pessoas portadoras de diabetes tipo 1 e 2.
“Essa vigilância pode prevenir os calos nos pés, úlceras ou qualquer outro problema visível.
Manter um bom fluxo sanguíneo ajuda a evitar infecções”, afirma.
O endocrinologista Felipe Henning Gaia Duarte (SP) explica que, uma vez que a situação esteja instalada, controlar os níveis de açúcar no sangue também é fundamental a fim de não permitir o agravamento do quadro e amenizar os sintomas da doença.
Para Ary Elwing, a prática de exercícios físicos com regularidade, como caminhadas, também ajudam na prevenção e controle do pé diabético.
“Dependendo da gravidade da situação, o tratamento clínico é o mais indicado.
O procedimento cirúrgico consiste na realização de uma drenagem cirúrgica para remover o tecido necrosado.
Caso a parte necrosada for extensa, é necessário ser tratada com urgência, pois pode levar a amputação”, enfatiza o especialista.